با انجام یک آزمایش ساده از سرطان دهانهٔ رحم دور بمانیم
سرطان دهانهٔ رحم یا سرطان سرویکس دومین سرطان رایج در میان زنان است. هر سال حدود ۵۰۰ هزار زن به این بیماری مبتلا میشوند و حدود ۳۰۰ هزار نفر بر اثر این بیماری جان خود را از دست میدهند که بیشتر آنها در کشورهای در حال توسعه هستند. برای اطلاعرسانی بیشتر به بانوان عزیزمان، در این مطلب از ابتدا و شروع این بیماری، علائم، عوامل مؤثر در ایجاد آن، تشخیص و درمان به طور کامل بررسی شده است. یادمان باشد، آگاهی و داشتن شناخت کافی نسبت به بدنمان همیشه بهتر از بیخبری و تن دادن به سختیهای مسیر درمان است.
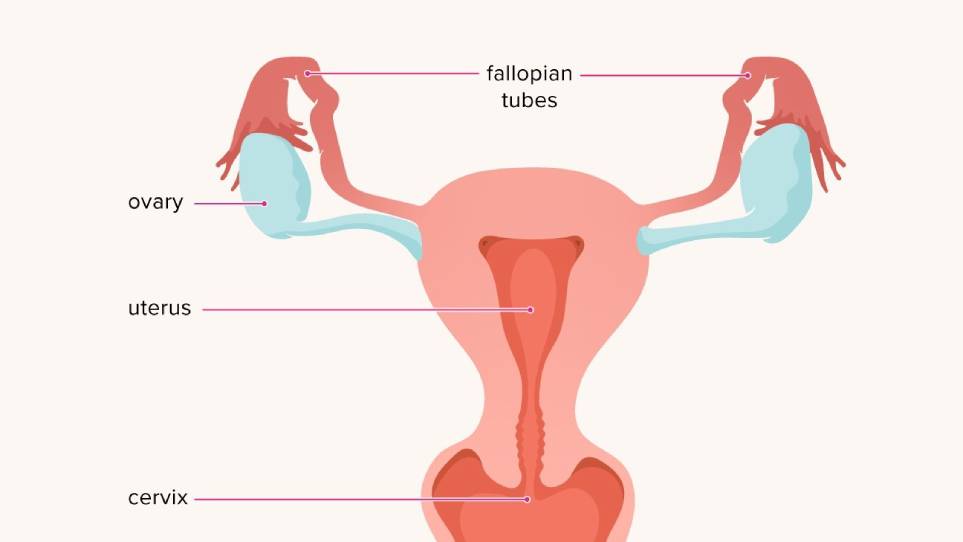
سرطان دهانهٔ رحم چیست؟
سرطان دهانهٔ رحم یا گردن رحم، بیماریای است که در آن رشد بافت سرطانی بدخیم، از نواحی دهانهٔ رحم نشأت میگیرد و به طور نامنظم و افزایندهای تکثیر مییابد و منجر به اختلال در عملکرد آن میشود. علت این بیماری هنوز ناشناخته است ولی دانشمندان احتمال میدهند که با عفونتهای ویروسی ارتباط داشته باشد که از آن جمله میتوان ویروس پاپیلومای انسانی؛ HPV، اچپیوی یا همان زگیل تناسلی را نام برد.
هنگامی که این ویروس برای چند سال در بدن باقی میماند، به مرور میتواند برخی از سلولها را در دهانهٔ رحم به سلولهای سرطانی بدل میکند و سپس این سلولها به شکل پیشروندهای مهاجم شوند. ضعف سیستم ایمنی، به ویژه به صورت اکتسابی، بیماری ایدز و مصرف داروهای سرکوب ایمنی نیز عاملی تسهیلکننده در ابتلا به سرطان دهانهٔ رحم است که حدود ۴۰ نوع از این ویروسها میتوانند نواحی تناسلی را آلوده کنند و برخی باعث سرطان دهانهٔ رحمی شوند.
علائم سرطان دهانهٔ رحم چیست؟
سرطان دهانهٔ رحم در مراحل ابتداییاش هیچ علامت و نشانهٔ خاصی ندارد. اما بعضی علائم سرطان دهانهٔ رحم میتواند شامل موارد زیر باشد که البته برخی از آنها شبیه حالتهایی است که حتی همهٔ خانمها ممکن است در طول دورههایشان داشته باشند، پس با خواندن هر کدام از این موارد بیجهت نترسید و بیش از حد نگران نشوید، چون این اولین کاری است که اغلب ذهن انجام میدهد. به جای ترسیدن خیلی بهتر است اگر به چیزی شک داریم هرچه زودتر به پزشک زنانمان مراجعه کنیم:
- عفونتهای زیاد و مکرر واژینال
- خونریزی غیرطبیعی مثل خونریزی در فاصلهٔ بین دو پریود
- خونریزی هنگام معاینهٔ پزشکی لگن و ناحیهٔ تناسلی
- سختی، درد یا خونریزی در زمان نزدیکی جنسی
- درد هنگام ادرار کردن
- زیاد شدن و غیرطبیعی بودن ترشحات واژینال
- زرد یا قهوهای رنگ شدن غیرطبیعی ترشحات
- بوی غیرطبیعی و بد واژن
- طولانی شدن بیش از حد معمول عادت ماهانه
- خونریزی بیشتر از حد معمول و همیشگی
- خونریزی بعد از یائسگی
- درد لگن یا کمر
همچنین در شرایطی که سرطان دهانهٔ رحم به دیگر اندامها گسترش یافته باشد، علاوه بر این نشانهها، ممکن است علائم دیگری نیز مانند یبوست، مشاهدهٔ خون در ادرار، گرفتگی مجرای ادرار، شکل غیرطبیعی دهانهٔ رحم و کمخونی ظاهر شوند.
چه عواملی در سرطان دهانهٔ رحم نقش دارند؟
ریسک فاکتور یعنی عاملی که احتمال ابتلا به بیماری خاصی را در یک فرد افزایش میدهد. ریسک فاکتور سرطانهای مختلف با یکدیگر فرق دارد و بسیار متنوعند، اما دارا بودن یک یا چند ریسک فاکتور لزوماً به معنای ابتلا به آن بیماری نیست. به عبارت دیگر ریسک فاکتورهای متعددی شانس ابتلا به سرطان دهانهٔ رحم را افزایش میدهند اما ممکن است فردی با وجود این ریسک فاکتورها هم دچار این بیماری نشود. اما در هر صورت، آگاه بودن از ریسک فاکتورها بسیار مهم است، چون باعث میشود تا افراد پیگیری تستها را بیشتر جدی بگیرند و در نتیجه از ابتلا به این بیماری دور بمانند. ریسک فاکتورهای سرطان دهانهٔ رحم شامل موارد زیر است:
ویروس پاپیلومای انسانی یا HPV
این ویروس مهمترین ریسک فاکتور سرطان دهانهٔ رحم است و خانوادهٔ بزرگی دارد که گروهی از آنها تکثیراتی تحت عنوان پاپیلوما ایجاد میکنند که بیشتر به عنوان زگیل از آنها نام برده میشود. این ویروس میتواند سلولهای سطح پوست و اطراف نواحی واژینال، مقعد، دهان و گلو را آلوده کند اما قادر به آلوده کردن خون و ارگانهای داخلی بدن نیست.
این ویروس از طریق ارتباط پوستی منتقل میشود که یکی از راههای آن انتقال از طریق ارتباط جنسی است. بعضی انواع آن تحت عنوان ویروس خطرناک و اصطلاحاً با ریسک بالا نامگذاری شدهاند، زیرا به میزان زیادی مرتبط با ابتلا به سرطانهای دهانهٔ رحم، واژن در بانوان و سرطان آلت تناسلی در مردان و همچنین سرطان دهان و مقعد در زنان و مردان است. این ویروسها میتوانند تا زمان سرطانی شدن آنها دیده نشوند و فرد میتواند این ویروس را داشته باشد اما تا سالها علائمی نشان ندهد و بدون اطلاع از آن باعث انتقالش به دیگران شود.
آلودگی با این ویروس بسیار شایع است و در بیشتر مواقع بدن قادر به از بین بردن آن است اما گاهی اوقات هم از بین نمیرود و به شکل مزمن درمیآید که بعدها میتواند منجر به سرطان شود، مخصوصاً اگر ویروس از نوع خطرناک آن باشد و تست پاپ اسمیر، تغییرات سلولهای دهانهٔ رحم در اثر همین ویروس را بررسی میکند.
مصرف سیگار و دخانیات
خانمهایی که سیگار میکشند دو برابر دیگران احتمال ابتلا به سرطان دهانهٔ رحم دارند. مواد خطرناک شیمیایی علاوه بر ریه روی بقیهٔ ارگانها تأثیر میگذارد و از طریق ریه وارد جریان خون میشود و به بخشهای دیگر میرود. طبق تحقیقات به عمل آمده، در مخاط سرویکس خانمهایی که سیگار میکشند محصولات تنباکو یافت شده است. این مواد ایمنی بدن را برای مقابله با ویروس HPV کاهش میدهند و در نتیجه احتمال ابتلا را بالا میبرند.
مهارکنندههای سیستم ایمنی
ویروس HIV؛ اچآیوی، ایمنی بدن را مورد حمله قرار میدهد و خانمها را مستعد ابتلا به سرطان دهانهٔ رحم خواهد کرد. در افراد مبتلا به ایدز، روند سرطانی شدن سلولهای دهانهٔ رحم سریعتر پیش میرود. همچنین در افرادی که داروهای مهار سیستم ایمنی مصرف میکنند مانند افراد مبتلا به بیماریهای خودایمنی یا کسانی که پیوند عضو داشتهاند احتمال ابتلا بیشتر است.
عفونت کلامیدیا
باکتری کلامیدیا از طریق رابطهٔ جنسی منتقل میشود و باعث التهاب لگن خواهد شد. خانمهایی که در آزمایش خون خود علائم مبنی بر این عفونت در گذشته یا اکنون دارند، احتمال بالاتری برای ابتلا به سرطان دهانهٔ رحم دارند. این افراد معمولاً هیچ علائمی ندارند و خودشان نیز ممکن است از داشتن این باکتری باخبر نباشند، مگر اینکه در تستهای مرتبط با التهاب لگن تشخیص داده شود.
چاقی و رژیم غذایی نامناسب
کسانی که رژیم غذایی آنها فاقد میوه و سبزیجات تازه به میزان کافی باشد نیز در مرز خطرند. چاقی و اضافه وزن خیلی بالا نیز از ریسک فاکتورهای مطرح در ایجاد این بیماری هستند.
داروهای جلوگیری از بارداری
مصرف داروهای پیشگیری از بارداری نیز از ریسک فاکتورهای این بیماری است. در برخی تحقیقات مشاهده شده است که در خانمهای که بیش از پنج سال این قرصها را مصرف میکنند، احتمال ابتلا دو برابر است ولی این میزان ۱۰ سال بعد از قطع دارو به حد نرمال بازمیگردد.
بارداریهای متعدد
کسانی که سه بار یا بیشتر دوران بارداری کامل داشتهاند هم در معرض خطر هستند که علت هنوز مشخص نیست و میتواند در اثر تغییرات هورمونی یا قرارگیری بیشتر در معرض ویروس باشد. احتمال دیگری که بررسی میشود کاهش سطح ایمنی بدن در خانمهای باردار است که تحقیقات در این زمینه هنوز ادامه دارد.
از دیگر عواملی که خطر ابتلا به این بیماری را افزایش میدهد، داشتن شریکهای جنسی متعدد، شروع فعالیت جنسی از سنین نوجوانی و کمتر از ۱۶ سال، بارداری در سنین پایینتر از ۱۷ سال، پایین بودن سطح اجتماعی و اقتصادی زندگی خانوادههاست که به دلیل فقر مالی باعث میشود خانمها نتوانند به عنوان مثال تستهای لازم مانند پاپ اسمیر را انجام دهند.
سرطان دهانهٔ رحم چگونه تشخیص داده میشود؟
پس از اینکه شما یا پزشکتان مشکوک به وجود مشکلی شدید، برای تشخیص قطعی سرطان دهانهٔ رحم، تستهایی را انجام میدهند و سپس موارد دیگری را نیز بررسی میکنند تا از وجود مشکل قطعی مطمئن شوند. برخی از تستهای تشخیص سرطان دهانهٔ رحم شامل موارد زیر است:
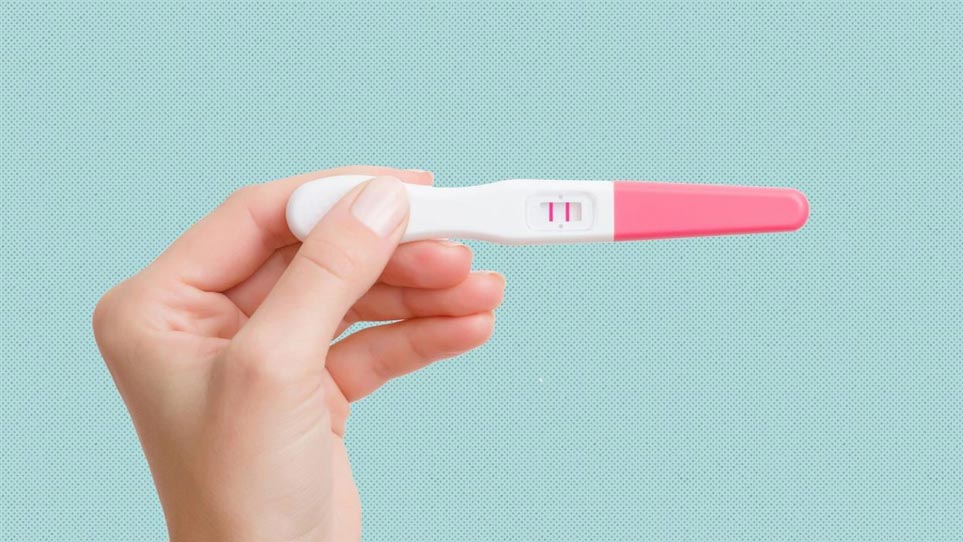
تست پاپ اسمیر
یک روش مؤثر در تشخیص زودهنگام و جلوگیری از رشد سرطان سرویکس، انجام تست پاپ اسمیر است. پاپ اسمیر یک تست غربالگری برای تشخیص سرطان دهانهٔ رحم است که به تشخیص بهموقع و در نتیجه درمان مناسب و موفقیتآمیز سرطان دهانهٔ رحم کمک میکند. در این آزمایش ساده قسمتی از ترشحات دهانهٔ رحم یا همان سلولهای دهانهٔ رحم توسط پزشک زنان با چیزی شبیه یک گوشپاککن برداشته و به آزمایشگاه فرستاده میشود تا مورد آزمایش قرار گیرد. اگر نتیجهٔ پاپ اسمیر غیرطبیعی باشد، پزشک ممکن است از وسیلهٔ مخصوصی به اسم کولپوسکوپ برای معاینهٔ دقیقتر دهانهٔ رحم استفاده کند یا در صورت لزوم نمونهبرداری انجام شود.
تست پاپ اسمیر بعد از شروع فعالیت جنسی یا ازدواج، باید سالی یک بار انجام شود و پس از دو نتیجۀ منفی اغلب هر سه سال یک بار تکرار خواهد شد اما باز هم بستگی به نظر پزشکتان دارد و ممکن است هر سال نیاز به انجام تست پاپ اسمیر باشد. این آزمایش معمولاً دو هفته پس از تمام شدن پریودتان و حداقل ۴۸ ساعت پس از نزدیکی جنسی انجام میگیرد. الگوی غربالگری سرطان دهانهٔ رحم برای تشخیص پیدایش سلولهای پیشسرطانی ، سرطانی، ردیابی انواع عفونتهای ناشی از باکتری، قارچ و ویروس در نواحی دهانهٔ رحم و واژن است.
انجام این تست باعث تشخیص بیماری در مراحل اولیه و ریشهکن کردن آن میشود. این روش غربالگری در کشورهای پیشرفته باعث شده است که ۷۵ درصد خطر سرطان دهانهٔ رحم کاهش یابد، اما در کشورهای در حال توسعه به دلیل ناآگاهی از این روش غربالگری همچنان آمار ابتلا به این سرطان بالاست و در حال حاضر ۸۰ درصد مرگ و میر ناشی از سرطان دهانهٔ رحم در کشورهای در حال توسعه رخ میدهد.
اگر سلولهای دهانهٔ رحم در نمونهگیری روتین پاپ اسمیر که روی اسلایدهای شیشهای پخش میشوند، خوب دیده نشوند از دقت تست کم میشود، برای همین پزشکان اغلب به جای آن از گذاشتن نمونهٔ سلولهای دهانهٔ رحم درون یک مایع حفاظتکنندهٔ ویژه استفاده میکنند و آن را به آزمایشگاه میفرستند که این راه، روش سلولهای شناور در مایع؛ Liquid base cytology، نامیده میشود.
تست کولپوسکوپی
اگر بیمار علائمی از سرطان سرویکس داشته باشد یا تست پاپ اسمیر سلولهای غیرطبیعی را نشان دهد، ممکن است این تست تشخیصی انجام شود. کولپوسکوپ وسیلهای با لنزهای بزرگکننده است که برای رویت دهانهٔ سرویکس به کار میرود و معمولاً بدون درد و عوارض است و اگر ناحیهٔ مشکوکی در سرویکس دیده شد، احتمالاً و با نظر پزشک باید نمونهگیری انجام شود. تست HPV هم میتواند برای تشخیص مشکل افرادی که نتیجهٔ پاپ اسمیر نسبتاً غیرطبیعی دارند به کار رود و اگر نتیجهٔ آن مثبت باشد، خصوصاً با انواع HPV با خطر بالا مثل ۱۶ و ۱۸ بیمار باید یک ارزیابی کامل مثل کولپوسکوپی انجام دهد.
بافتبرداری یا بیوپسی
در این آزمایش بافتبرداری یا بیوپسی (Biopsy)، بافتبرداری معمولاً در همان مطب پزشک شما انجام میشود. سپس نمونه به آزمایشگاه فرستاده میشود تا حضور سلولهای غیرطبیعی تشخیص داده شود.
معاینهٔ لگن
معاینهٔ لگن توسط پزشک که دستکش روغنی در دست دارد و یک یا دو انگشت خود را وارد واژن میکند و با دست دیگر به قسمت پایینی شکم فشار وارد میکند. این کار برای حس کردن اندازه، شکل و وضع یا طرز قرارگیری رحم و تخمدانها صورت میگیرد. اما ممکن است همیشه انجام نشود.
تست ویروس پاپیلوم انسانی یا HPV
یک تست آزمایشگاهی است که از آن برای بررسی DNA در مورد انواع خاصی از عفونت HPV استفاده میشود. به این شکل که از دهانهٔ رحم سلولهایی را جمعآوری میکنند تا مشخص شود آیا نوعی از ویروس پاپیلوم انسانی مرتبط با سرطان دهانهٔ رحم باعث ایجاد عفونت شده است یا خیر. امکان دارد این تست در صورتی انجام شود که نتایج تست پاپ اسمیر نشانگر حضور سلولهای غیرطبیعی خاصی در دهانهٔ رحم باشد. این تست را تست HPV DNA هم مینامند.
تست تشخیصی DNA ویروس در ترشح
این تست در افراد سالم به خصوص بانوان جوانها بدون وجود بیماری میتواند مثبت باشد. بنابراین این تست به عنوان تشخیص ضایعات قبل از سرطان به تنهایی ارزشمند نیست، مگر اینکه به همراه تست پاپ اسمیر انجام شود.
سرطان دهانهٔ رحم چگونه درمان میشود؟
گزینههای درمانی برای سرطان دهانهٔ رحم با توجه به مرحلۀ سرطان، اندازهٔ تومور، تمایل بیمار به بچهدار شدن و سن بیمار در نظر گرفته دارد. درمان سرطان دهانهٔ رحم در طول بارداری نیز با مرحلهٔ سرطان و مرحلهٔ بارداری ارتباط دارد. در مورد سرطان دهانهٔ رحمی که در مراحل اولیه تشخیص داده شده باشد یا در مورد سرطانی که در سه ماههٔ آخر بارداری مشخص میشود، امکان دارد درمان را تا پس از به دنیا آمدن کودک به تأخیر بیاندازند. برای بیماران مبتلا به سرطان دهانهٔ رحم مراحل مختلف درمان وجود دارد. در این مراحل از سه نوع درمان معمول به شرح زیر استفاده میشود:
عمل جراحی سرطان دهانهٔ رحم
در مورد سرطانهای پیشرفته، معمولاً برای برداشتن نقاط سرطانی عمل جراحی انجام میگیرد. این عموماً بدین معنی است که رحم به همراه بافتهای پیرامونی برداشته میشود که عمل هیسترکتومی نام دارد. رحم را میتوان با عمل جراحی با، یا بدون اندامها یا بافتهای دیگر برداشت.
در برداشتن کامل رحم، خود رحم و دهانهٔ رحم برداشته میشود اما در برداشت کامل رحم همراه با برداشتن لولههای رحم و تخمدان، یک راه این است که رحم را همراه با یک تخمدان و لولههای رحم برمیدارند که برداشتن یکطرفهٔ لولههای رحم و تخمدان نام دارد یا رحم و هر دو تخمدان و لولههای رحم برداشته میشود که برداشتن دوطرفهٔ تخمدانها و لولههای رحم نام دارد. در برداشتن کامل رحم به همراه غدد لنفاوی اطراف، رحم و دهانهٔ رحم، هر دو تخمدان، هر دو لولهٔ رحم و بافتهای مجاور را برمیدارند. جراحی انجمادی، جراحی لیزری و رویه برداشتن با حلقهٔ الکتریکی نیز از روشهای دیگر جراحی هستند که هر کدام بنا به تشخیص پزشک مورد استفاده قرار میگیرند.
رادیوتراپی یا پرتودرمانی
پرتودرمانی خارجی برای از بین بردن سلولهای سرطانی که امکان دارد پس از انجام عمل جراحی باقی مانده باشند انجام میشود. پرتودرمانی نوعی درمان برای سرطان است که در آن از اشعهٔ ایکس پرانرژی یا از دیگر انواع تابش برای کشتن سلولهای سرطانی، یا به منظور متوقف نمودن رشد آنها استفاده میشود. پرتودرمانی داخلی یا براکیتراپی نیز جایگذاری مادهٔ رادیواکتیو درون خود تومور به منظور از بین بردن سلولهای سرطانی است. پرتودرمانی اغلب همراه شیمیدرمانی به کار میرود.
کیموتراپی یا شیمیدرمانی
شیمیدرمانی میتواند روش درمان اصلی سرطانی باشد که به نقاط دیگر بدن سرایت کرده است. شیمیدرمانی با استفاده از داروهایی برای از بین بردن سلولهای سرطانی انجام میشود.
ادامه و پیگیری درمان
پس از پایان یافتن و تکمیل دورۀ درمان نیز برخی از تستها همچنان هر چند ماه یک بار تا چند سال بنا به تشخیص آنکولوژیست تکرار میشود. از نتایج این تستها میتوان پی برد که آیا تغییری در وضعیت بیمار ایجاد شده یا اینکه آیا سرطان برگشته است یا خیر.
چطور از ابتلا به سرطان دهانهٔ رحم پیشگیری کنیم؟
بهطورکلی، جلوگیری از تماس با این ویروس به عنوان یکی از عوامل اصلی پیشگیری به حساب میآید، زیرا این ویروس به عنوان عامل اصلی سرطان دهانهٔ رحم در نظر گرفته شده است. با این حال، تماس نداشتن با این ویروس بسیار مشکل است و تنها میتوان از انتقال آن از طریق رابطهٔ جنسی تا حدی جلوگیری کرد.
یکی از راههای اصلی پیشگیری از رشد سرطان دهانهٔ رحم، شناسایی بهموقع سلولهای پیشسرطانی از طریق انجام تست پاپ اسمیر است. انجام این تست حتی در خانمهایی که واکسن ویروس پاپیلومای انسانی را زدهاند نیز توصیه میشود، زیرا این واکسن توانایی مقابله با تمامی انواع این ویروس را ندارد.
واکسن HPV تنها باعث پیشگیری از آلودگی میشود و قابلیت درمان آلودگیهای موجود را ندارد، پس باید قبل از مواجه شدن فرد با ویروس از این واکسن استفاده شود تا بتوان از آن پیشگیری کرد. این واکسن نیازمند سه مرحله تزریق در یک دورهٔ شش ماهه است و معمولاً عوارض جانبی خفیف و شایعی مثل قرمزی، التهاب و درد در ناحیهٔ تزریق دارد.