فیبروم رحم
فیبروم رحم یا فیبروئید رحم نوع شایعی از تومور غیرسرطانی است که میتواند در داخل و روی رحم رشد کند. همهٔ فیبرومها علائمی ایجاد نمیکنند، اما علائم در صورت بروز میتوانند شامل خونریزی شدید قاعدگی، کمردرد، تکرر ادرار و درد هنگام نزدیکی جنسی باشند. فیبرومها با افزایش ریسک سرطان ارتباط داده نشدهاند و تقریباً هیچوقت به سرطان تبدیل نمیشوند. فیبرومهای کوچک نیز اغلب نیازی به درمان ندارند، اما فیبرومهای بزرگتر را میتوان با دارو یا جراحی درمان کرد. در این مطلب با همه چیز در مورد فیبروم رحم آشنا شوید.
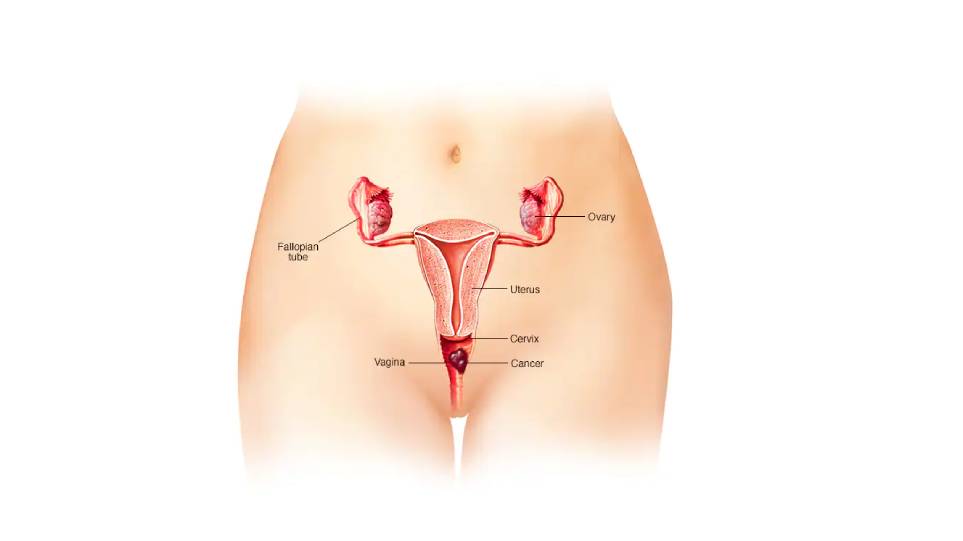
فیبروم رحم
فیبروم رحم (Uterine fibroids) که لیومیوم (leiomyomas) نیز نامیده میشود، تودهای است که از عضله و بافت همبند دیوارهٔ رحم تشکیل شده است. این توده معمولاً سرطانی نیست، یعنی خوشخیم است. رحم شما یک اندام گلابیشکل وارونه است که داخل لگن قرار دارد. اندازهٔ طبیعی رحم قدر یک لیموست و کودک در طول بارداری در داخل آن رشد میکند.
فیبرومها معمولاً تودههای گردی هستند و شبیه گرههایی از بافت ماهیچهای صاف به نظر میرسند. در برخی موارد، آنها به یک ساقهٔ نازک متصل هستند که ظاهری قارچمانند به آنها میدهد. همچنین فیبرومها میتوانند به شکل یک گرهٔ منفرد، یعنی یک توده یا به شکل خوشهای رشد کنند. خوشههای فیبروم میتوانند قطری از یک میلیمتر که با چشم انسان غیرقابل تشخیص هستند تا بیش از 20 سانتیمتر یا حتی بسیار بزرگتر داشته باشند.
فیبرومهای بزرگ حتی میتوانند شکل رحم را تغییر دهند. در موارد شدید، فیبرومهای متعدد میتوانند رحم را به قدری بزرگ کنند که به قفسهٔسینه برسد و وزن شخص را بیشتر کند. این تودهها میتوانند در داخل دیوارهٔ رحم، داخل حفرهٔ اصلی رحم یا حتی در سطح بیرونی آن ایجاد شوند. فیبرومها میتوانند از نظر اندازه، تعداد و محل شکلگیری متفاوت باشند.
شما ممکن است علائم مختلفی را با فیبروم رحم تجربه کنید و این علائم ممکن است همان علائم یک زن دیگر مبتلا به فیبروم نباشند. به دلیل منحصربهفرد بودن فیبرومها، برنامهٔ درمانی نیز به مورد خاص شما ارتباط دارد.
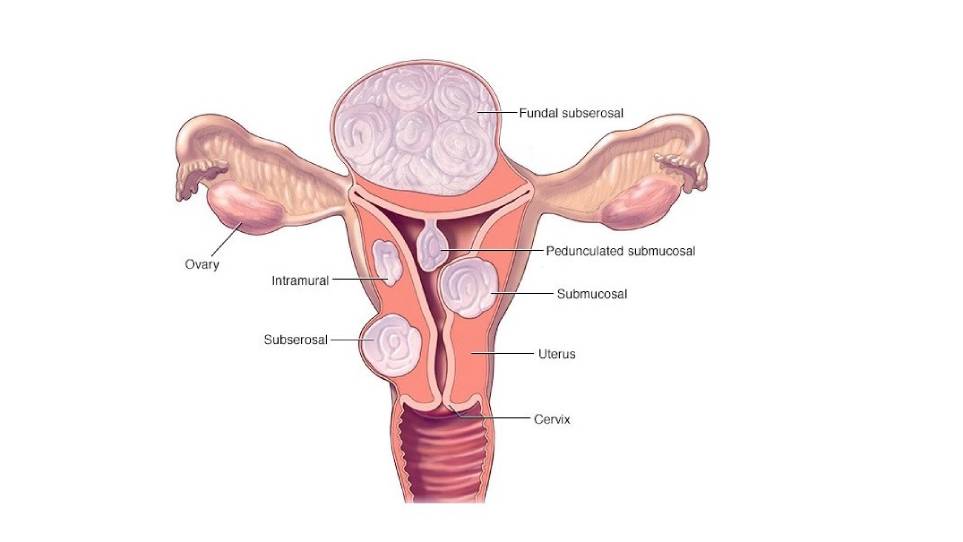
محل رشد و انواع فیبروم
چند محل در داخل و خارج رحم وجود دارد که فیبرومها میتوانند در آن رشد کنند. محل رشد فیبرومها، بزرگی و تعداد آنها تعیین میکند که کدام نوع درمان برای شما بهتر عمل میکند یا اینکه آیا درمان ضروری است یا نه. فیبرومها به طور کلی بر اساس محل رشدشان طبقهبندی میشوند. این نامها نه تنها محل قرار گرفتن فیبروم، بلکه نحوهٔ اتصال آنها را نیز توضیح میدهند. مکانهای خاصی که فیبروم رحم میتواند در آنها رشد کند شامل موارد زیر است:
فیبرومهای ساب موکوزال یا زیرمخاطی
فیبرومهای ساب موکوزال (Submucosal fibroids)، در داخل فضای رحم یا حفرهٔ رحم، یعنی جایی که جنین در دوران بارداری در آن رشد میکند، ایجاد میشوند. تودههایی را تصور کنید که تا فضای خالی وسط رحم امتداد مییابند.
فیبرومهای اینترامورال
فیبرومهای اینترامورال (Intramural fibroids) در دیوارهٔ خود رحم نقب میزنند. کنارههای رحم را مانند دیوارهای یک خانه تصور کنید. فیبرومها در داخل این دیوارهٔ عضلانی در حال رشد هستند.
فیبرومهای پدانکوله یا ساقهدار
فیبرومهای فیبرومهای پدانکوله یا ساقهدار (Intramural fibroids) که کمتر از انواع دیگر شایع هستند در قسمت بیرونی رحم قرار دارند. با این حال، فیبرومهای پدانکوله با یک ساقهٔ نازک به رحم متصل میشوند. آنها اغلب به عنوان چیزی قارچمانند توصیف میشوند، زیرا دارای ساقه و یک قسمت بالایی بسیار بزرگتر هستند.
فیبرومهای ساب سروزال
فیبرومهای ساب سروزال (Subserosal fibroids) در قسمت بیرونی رحم قرار دارند و به دیوارهٔ بیرونی رحم متصل هستند.
علائم فیبروم رحم
بیشتر فیبرومها هیچ علامتی ایجاد نمیکنند و نیازی به درمان دیگری جز بررسی منظم توسط پزشک ندارند. این فیبرومها معمولاً کوچک هستند. وقتی علائمی را تجربه نمیکنید، به آن فیبروم بدون علامت میگویند. فیبرومهای بزرگتر میتوانند باعث شوند که علائم مختلفی از جمله موارد زیر را تجربه کنید:
- خونریزی سنگین یا دردناک در طول قاعدگی
- خونریزی قاعدگی که بیش از یک هفته طول میکشد.
- خونریزی بین دورههای قاعدگی
- نفخ یا احساس پری در پایین شکم
- تکرر ادرار؛ زمانی اتفاق میافتد که فیبروم به مثانه فشار بیاورد.
- فشار یا درد لگنی
- درد هنگام رابطهٔ جنسی
- درد کمر یا درد پا
- یبوست
- ترشحات مزمن واژن
- ناتوانی در ادرار کردن یا تخلیهٔ کامل مثانه
- افزایش اتساع شکم یا بزرگ شدن شکم که باعث میشود شکم باردار به نظر برسد.
در موارد نادر، فیبروم میتواند باعث درد حاد شود. علت درد حاد این است که فیبروم آنقدر بزرگ میشود که جریان خون برای آن ناکافی است و در نتیجه شروع به از بین رفتن میکند. علائم فیبرومهای رحمی معمولاً پس از یائسگی تثبیت میشوند یا از بین میروند، زیرا سطح هورمونها در بدن کاهش مییابد.
علل ایجاد فیبروم رحم
پزشکان علت فیبروم رحم را نمیدانند، اما تحقیقات و تجربیات بالینی به این عوامل اشاره دارند:
تغییرات ژنتیکی: در بسیاری از فیبرومها تغییراتی ژنتیکی وجود دارد که با سلولهای عضلانی معمولی رحم متفاوت است.
هورمونها: به نظر میرسد استروژن و پروژسترون باعث رشد فیبرومها میشوند. اینها دو هورمونی هستند که رشد پوشش رحم را در طول هر سیکل قاعدگی و در آمادگی برای بارداری تحریک میکنند. فیبرومها نسبت به سلولهای عضلانی معمولی رحم حاوی گیرندههای استروژن و پروژسترون بیشتری هستند. همچنین، فیبرومها پس از یائسگی به دلیل کاهش تولید هورمون، معمولاً کوچک میشوند.
سایر عوامل رشد: موادی مانند فاکتور رشد شبهانسولین که به بدن در حفظ بافتها کمک میکنند، ممکن است روی رشد فیبروم اثر بگذارند.
ماتریکس خارج سلولی (ECM): ماتریکس خارج سلولی مادهای است که باعث میشود سلولها به هم بچسبند؛ مانند ملاتی که بین آجرها قرار میگیرد. این ماده در فیبرومها بیشتر است و حالت فیبری (پلاستیکی) را به آنها میدهد. ماتریکس خارج سلولی همچنین فاکتورهای رشد را ذخیره میکند و باعث تغییرات بیولوژیکی در خود سلولها میشود. پزشکان معتقدند که فیبرومهای رحمی از یک سلول بنیادی در بافت عضلانی صاف رحم (میومتر) به وجود میآیند. در این فرایند، یک سلول به طور مکرر تقسیم میشود و در نهایت یک تودهٔ سفت و لاستیکی متمایز از بافت مجاور ایجاد میکند.
بیشتر فیبرومها در زنانی که در سنهای باروری هستند، اتفاق میافتد. آنها معمولاً در جوانانی که هنوز اولین قاعدگی خود را تجربه نکردهاند، دیده نمیشوند. بسیاری از فیبرومهایی که در دوران بارداری وجود داشتهاند، پس از بارداری کوچک یا ناپدید میشوند، زیرا رحم به اندازهٔ معمول خود بازمیگردد.
تشخیص فیبروم رحم
فیبروم رحم چگونه تشخیص داده میشود؟ در بسیاری از موارد، فیبرومها ابتدا طی یک معاینهٔ لگنی روتین توسط پزشک کشف میشوند. پزشک ممکن است در حین معاینه یک ناهنجاری در شکل رحم را احساس کند که نشاندهندهٔ وجود فیبروم است. فیبروم میتواند در طول معاینهٔ زنان یا در طول مراقبتهای دوران بارداری کشف شود. اغلب اوقات توصیف بیمار از خونریزی شدید و سایر علائم مرتبط باعث میشود پزشک به فیبروم مشکوک شود. چند آزمایش وجود دارد که میتوان برای تأیید فیبروم و تعیین اندازه و محل آن انجام داد. این تستها میتواند شامل موارد زیر باشد:
سونوگرافی
این روش عکسبرداری غیرتهاجمی با کمک امواج صوتی، تصویری از اندامهای داخلی ایجاد میکند. با توجه به اندازهٔ رحم، سونوگرافی ممکن است به صورت ترانس واژینال یا شکمی انجام شود.
تستهای آزمایشگاهی
اگر خونریزی قاعدگی غیرطبیعی دارید، پزشک ممکن است آزمایشهای دیگری را برای بررسی علل احتمالی تجویز کند. اینها ممکن است شامل شمارش کامل خون (CBC) برای تعیین اینکه آیا به دلیل از دست دادن خون مزمن، کمخونی دارید یا خیر و سایر آزمایشها خون برای رد اختلالات خونریزی یا مشکلات تیروئید باشد.
اگر سونوگرافی سنتی اطلاعات کافی را ارائه نکند، پزشک ممکن است روشهای تشخیصی دیگری مانند موارد زیر را تجویز کند:
امآرآی
تصویربرداری پرتو مغناطیسی یا امآرآی، یک روش عکسبرداری است که با استفاده از آهنربا و امواج رادیویی تصاویر دقیقی از اندامهای داخلی ایجاد میکند. در نتیجه امآرآی میتواند اندازه و محل فیبرومها را با جزئیات بیشتری نشان دهد، انواع مختلف تومورها را شناسایی کند و به تعیین گزینههای درمانی مناسب کمک کند. روش امآرآی اغلب در زنانی با رحم بزرگتر یا در زنانی که به یائسگی نزدیک میشوند (پیشیائسگی) استفاده میشود.
سیتیاسکن
توموگرافی کامپیوتری یا سیتیاسکن که در آن از تصاویر اشعهٔ ایکس برای ایجاد تصویری دقیق از اندامهای داخلی از چند زاویه استفاده میکنند.
هیستروسکوپی
در طول هیستروسکوپی، پزشک از دستگاهی به نام اسکوپ، یعنی یک لولهٔ نازک و انعطافپذیر با دوربینی در انتهای آن، برای مشاهدهٔ فیبرومهای داخل رحم استفاده میکند. اسکوپ از واژن و دهانهٔ رحم عبور داده و سپس به داخل رحم منتقل میشود. سپس پزشک سالین (آبنمک استریل) را به داخل رحم تزریق میکند که باعث باز شدن حفرهٔ رحم میشود. این به پزشک اجازه میدهد دیوارههای رحم و دهانهٔ لولههای فالوپ را بررسی کند.
هیستروسالپنگوگرافی یا HSG
این روش نوعی اسکن دقیق با اشعهٔ ایکس است که در آن، ابتدا یک رنگ (مادهٔ حاجب) تزریق میشود و سپس عکسبرداری با اشعهٔ ایکس انجام میگیرد. روش هیستروسالپنگوگرافی بیشتر در افرادی که تحت ارزیابی ناباروری هستند استفاده میشود. این آزمایش میتواند به پزشک کمک کند تا تشخیص دهد لولههای فالوپ باز هستند یا مسدود شدهاند و میتواند فیبرومهای زیرمخاطی را نشان دهد.
سونوهیستروگرافی
در این روش تصویربرداری که به آن سونوگرافی انفوزیون نمک نیز میگویند، یک کاتتر کوچک به صورت واژینال وارد رحم و از طریق آن به داخل حفرهٔ رحم سالین تزریق میشود. مایع سالین کمک میکند تا تصویر واضحتری از رحم در مقایسه با سونوگرافی استاندارد ایجاد شود. سونوهیستروگرافی عکسبرداری از فیبرومهای زیرمخاطی و پوشش داخلی رحم را در زنانی که قصد بارداری دارند یا خونریزی شدید قاعدگی دارند، آسانتر میکند.
لاپاراسکوپی
در طول این آزمایش، پزشک یک برش کوچک در قسمت پایینی شکم ایجاد میکند. سپس یک لولهٔ نازک و منعطف با یک دوربین در انتهای آن وارد شکم میشود تا بتوان اندامهای داخلی را به خوبی مشاهده کرد.
مدیریت و درمان فیبروم رحم
فیبروم رحم چگونه درمان میشود؟
درمان فیبرومهای رحمی با توجه به اندازه، تعداد و محل فیبرومها و همچنین علائمی که ایجاد میکنند میتواند متفاوت باشد. برخی افراد هرگز هیچ علائمی را تجربه نمیکنند یا هیچ مشکلی در ارتباط با فیبروم ندارند. اگر فیبروم هیچ علائمی ایجاد نمیکند، ممکن است نیازی به درمان نداشته باشید. فیبرومهای کوچک اغلب میتوانند به حال خود رها شوند. فیبرومهای شما به طور منظم و با دقت بررسی میشوند، اما نیازی به اقدام فوری نیست. معاینات دورهای لگن و سونوگرافی ممکن است توسط پزشک با توجه به اندازه یا علائم فیبروم توصیه شود. اگر علائمی را در اثر فیبروم تجربه میکنید از جمله کمخونی ناشی از خونریزی زیاد، درد متوسط تا شدید، مشکلات ناباروری یا مشکلات دستگاه ادراری و روده، معمولاً برای کمک به رفع علائم نیازمند درمان هستید. برنامهٔ درمانی به چند عامل ارتباط دارد، از جمله:
- تعداد فیبرومها
- اندازهٔ فیبرومها
- محل فیبرومها
- علائم شما در رابطه با فیبرومها
- تمایل به بارداری
- تمایل به حفظ رحم
بهترین گزینهٔ درمانی به اهداف باروری شما نیز ارتباط دارد. اگر میخواهید در آینده بچهدار شوید، برخی از گزینههای درمانی ممکن است مناسب شما نباشد. هنگام بحث در مورد گزینههای درمانی، با پزشک خود در مورد نظر خود در مورد باروری و اهدافتان برای آینده صحبت کنید. گزینههای درمانی برای فیبروم رحم میتواند شامل موارد زیر باشد:
داروهای درمانی فیبروم رحم
داروهای فیبروم رحمی هورمونهایی را هدف قرار میدهند که چرخهٔ قاعدگی شما را تنظیم میکنند و با این کار علائمی مانند خونریزی شدید قاعدگی و فشار لگنی را درمان میکنند. آنها فیبرومها را از بین نمیبرند، اما ممکن است آنها را کوچک کنند. داروها عبارت است از:
آگونیستهای هورمون آزادکنندهٔ گنادوتروپین (GnRH): این داروها با مسدود کردن تولید استروژن و پروژسترون، فیبرومها را درمان میکنند و شما را در یک حالت یائسگی موقت قرار میدهند. در نتیجه، قاعدگی متوقف میشود، فیبرومها کوچک میشوند و کمخونی اغلب بهبود مییابد. این داروها را میتوان از طریق اسپری بینی یا به صورت تزریقی مصرف کرد. گاهی اوقات از آنها برای کوچک کردن فیبروم قبل از جراحی استفاده میشود تا برداشتن فیبروم آسانتر باشد.
آگونیستهای GnRH شامل لوپرولید (Eligard)، گوسرلین (Zoladex) و تریپتورلین (Trelstar) هستند. بسیاری از زنان هنگام استفاده از آگونیستهای GnRH دچار گرگرفتگی قابل توجهی میشوند. آگونیستهای GnRH معمولاً بیش از سه تا شش ماه استفاده نمیشوند، زیرا علائم با قطع دارو برمیگردند و استفادهٔ طولانیمدت میتواند باعث تحلیل استخوان شود.
دستگاه داخل رحمی آزادکنندهٔ پروژستین: یک آییودی (IUD) آزادکنندهٔ پروژستین میتواند خونریزی شدید ناشی از فیبروم را کاهش دهد. البته، آیودی آزادکنندهٔ پروژستین فقط علائم را تسکین میدهد و فیبرومها را کوچک نمیکند یا آنها را از بین نمیبرد. این دستگاه همچنین از بارداری جلوگیری میکند.
ترانکزامیک اسید (Lysteda، Cyklokapron): این داروی غیر هورمونی خوراکی برای کاهش دورههای قاعدگی سنگین در افراد مبتلا به فیبرومهای رحمی توصیه میشود. ترانکزامیک اسید فقط در روزهای خونریزی شدید مصرف میشود و پزشک شما را در طول این درمان تحتنظر خواهد داشت.
کنترل بارداری: میتوان از روشهای کنترل بارداری نیز برای کمک به رفع علائم فیبروم، به ویژه خونریزی شدید در طول پریود و بین پریودها و همچنین دردهای قاعدگی استفاده کرد. گزینههای مختلفی برای کنترل بارداری وجود دارد که میتوانید از آنها استفاده کنید، از جمله قرصهای ضدبارداری خوراکی، داروهای ضدبارداری داخل واژینال، آمپولها و دستگاههای داخل رحمی مثل آییودی.
درمانهای خوراکی: الاگولیکس یک درمان خوراکی جدید است که برای مدیریت خونریزی شدید رحمی در افرادی که یائسگی با فیبرومهای رحمی علامتدار را تجربه نکردهاند، ارائه شده است. این دارو تا 24 ماه قابل استفاده است. برای آگاهی از مزایا و معایب این درمان با پزشک خود صحبت کنید.
داروهای مسکن بدون نسخه: این داروها را میتوان برای مدیریت ناراحتیها و دردهای ناشی از فیبروم استفاده کرد. داروهای بدون نسخه شامل استامینوفن و ایبوپروفن است.
مکملهای آهن: اگر دچار کمخونی ناشی از خونریزی زیاد هستید، ممکن است پزشک مصرف مکمل آهن و دیگر ویتامینها را نیز پیشنهاد دهد.
مهم است که با پزشک خود در مورد هر دارویی که مصرف میکنید صحبت کنید. همیشه قبل از شروع یک داروی جدید با پزشک خود مشورت کنید تا از عوارض احتمالی مطلع شوید.
جراحی فیبروم رحم
فاکتورهای متعددی وجود دارد که هنگام صحبت در مورد انواع مختلف جراحی برای برداشتن فیبروم باید در نظر گرفت. نه تنها اندازه، محل و تعداد فیبرومها میتواند بر نوع جراحی تأثیر بگذارد، بلکه خواستههای شما در مورد بارداریهای آینده نیز میتواند عامل مهمی در تدوین برنامهٔ درمانی باشد. برخی گزینههای جراحی رحم را حفظ میکنند و به شما امکان باردار شدن در آینده را میدهند، در حالی که گزینههای دیگر میتوانند باعث آسیب دیدن رحم یا خارج کردن آن شوند.
روشهای غیرتهاجمی
یک روش نسبتاً جدید به نام سونوگرافی متمرکز تحت هدایت امآرآی (FUS) وجود دارد که میتواند برای درمان فیبروم استفاده شود. این روش یک گزینهٔ درمانی غیرتهاجمی برای فیبرومهای رحمی است که رحم را حفظ میکند، نیازی به ایجاد برش جراحی ندارد و به صورت سرپایی انجام میشود.
در این تکنیک شما داخل دستگاه امآرآی مجهز به مبدل سونوگرافی قرار میگیرید. قرار گرفتن در داخل دستگاه به پزشک امکان میدهد دید واضحی از فیبرومها داشته باشد. سپس از مبدل سونوگرافی برای ارسال امواج صوتی هدفمند به فیبرومها استفاده میشود. این کار مناطق کوچکی از بافت فیبروم را گرم کرده و از این طریق به آنها آسیب میرساند.
سونوگرافی متمرکز تحت هدایت امآرآی یک فناوری جدید است، بنابراین محققان هنوز در حال تحقیق در مورد ایمنی و اثربخشی طولانیمدت آن هستند. اما دادههای جمعآوریشده تاکنون نشان میدهد که FUS برای فیبروم رحم ایمن و مؤثر است.
روشهای جراحی کمتهاجمی
برخی روشها میتوانند فیبرومهای رحمی را بدون خارج کردن آنها از طریق جراحی از بین ببرند. این روشها عبارتاند از:
آمبولیزاسیون شریان رحمی
این پروسه توسط رادیولوژیست مداخلهای و با همکاری متخصص زنان انجام میشود. در این روش، یک کاتتر کوچک در شریان رحمی یا شریان رادیال قرار داده میشود و ذرات کوچک (عوامل آمبولیک) به شریانهای تأمینکنندهٔ رحم تزریق میشوند. این ذرات جریان خون ارسالی از شریان رحمی به فیبرومها را مسدود میکنند. قطع شدن جریان خون فیبرومها را کوچک میکند و علائم را بهبود میبخشد.
اگر در اثر آمبولیزاسیون شریان رحمی خونرسانی به تخمدانها یا سایر اندامها مختل شود، ممکن است عوارضی ایجاد شود. با این حال، تحقیقات نشان میدهد که عوارض آمبولیزاسیون شریان رحمی مشابه درمان فیبروم با جراحی است و ریسک نیاز به انتقال خون در این روش به میزان قابل توجهی کمتر است.
فرسایش با فرکانس رادیویی (RFA)
این روش فیبرومهای رحمی را با انرژی فرکانس رادیویی از بین میبرد و رگهای خونی تغذیهکنندهٔ آنها را کوچک میکند. پروسهٔ فرسایش را میتوان به صورت لاپاراسکوپی، ترانس واژینال یا ترانس سرویکال انجام داد. این روش یک درمان ایمن و مؤثر برای افراد مبتلا به فیبرومهای رحمی دارای علائم است. روش مشابهی به نام کرایومیولیز نیز وجود دارد که فیبرومها را منجمد میکند.
در فرسایش فرکانس رادیویی به روش لاپاروسکوپی که Lap-RFA نیز نامیده میشود، پزشک دو برش کوچک در شکم ایجاد میکند تا یک ابزار باریک مشاهده با دوربینی در نوک آن (لاپاروسکوپ) را وارد شکم کند. با استفاده از دوربین لاپاراسکوپی و ابزار سونوگرافی لاپاراسکوپی، پزشک فیبرومهایی را که باید درمان شوند، تعیین میکند.
پس از تعیین محل فیبروم، پزشک از یک دستگاه تخصصی برای قرار دادن چند سوزن کوچک در فیبروم استفاده میکند. سوزنها بافت فیبروم را گرم میکنند و آن را از بین میبرند. فیبروم تخریبشده بلافاصله قوام خود را تغییر میدهد، برای مثال از سختی یک توپ گلف به نرمی مارشمالو میرسد. طی سه تا 12 ماه بعد، فیبروم به کوچک شدن ادامه میدهد و علائم شخص بهبود مییابد. از آنجا که برشی در بافت رحم ایجاد نمیشود، پزشکان Lap-RFA را جایگزینی کمتر تهاجمی برای هیسترکتومی و میومکتومی میدانند. بیشتر زنانی که این پروسه را انجام میدهند، پس از پنج تا هفت روز به فعالیتهای عادی خود بازمیگردند.
در روش ترانس سرویکال (از طریق دهانهٔ رحم) نیز از ابزار سونوگرافی برای تعیین محل فیبرومها استفاده میشود.
میومکتومی
میومکتومی روشی است که به پزشک اجازه میدهد تا فیبرومها را بدون آسیب رساندن به رحم خارج کند. در این روش پزشک با استفاده از یک دوربین کوچک ناحیهٔ شکمی را روی یک مانیتور مشاهده میکند. انواع مختلفی از میومکتومی وجود دارد. بهترین نوع به محل قرارگیری فیبرومهای شما، بزرگی آنها و تعداد فیبرومها ارتباط دارد. انواع روشهای میومکتومی برای برداشتن فیبروم میتواند شامل موارد زیر باشد:
هیستروسکوپی: این روش با وارد کردن یک اسکوپ (ابزار لولهمانند باریک و انعطافپذیر) از طریق واژن و سرویکس به داخل رحم انجام میشود. طی این پروسه هیچ برشی در شکم ایجاد نمیشود. در طول عمل، پزشک از اسکوپ برای جدا کردن فیبرومها استفاده میکند و سپس آنها را خارج میکند. اگر فیبرومها در داخل رحم قرار داشته باشند (فیبرومهای زیرمخاطی)، این روش ممکن است یکی از گزینههای درمانی باشد.
لاپاراسکوپی: در این روش، پزشک از یک اسکوپ برای برداشتن فیبرومها استفاده میکند. روش لاپاروسکوپی برخلاف هیستروسکوپی، شامل ایجاد چند برش کوچک در شکم است. از طریق این برشها است که اسکوپ وارد بدن و از آن خارج میشود.
رباتیک: میومکتومی رباتیک به جراح یک نمای سهبعدی بزرگنماییشده از رحم میدهد و دقت و انعطافپذیری بیشتری نسبت به سایر تکنیکها ارائه میدهد.
لاپاراتومی: طی این روش، برشی در شکم ایجاد میشود و فیبرومها از طریق این برش که بزرگتر است برداشته میشوند.
اگر تعداد فیبرومها کم باشد، ممکن است میومکتومی لاپاراسکوپی یا روباتیک انتخاب شود. فیبرومهای بزرگتر را میتوان ابتدا خرد کرد و بعد از طریق برشهای کوچکتر خارج کرد. خرد کردن فیبروم مورسلاسیون (Morcellation) نامیده میشود و میتوان آن را در داخل یک کیسهٔ جراحی انجام داد، یا یکی از برشهای شکم را برای خارج کردن فیبرومها بزرگتر کرد.
فرسایش آندومتر (ابلیشن آندومتر)
این درمان که با یک ابزار پزشکی واردشده در رحم انجام میشود، از گرما، انرژی مایکروویو، آب گرم یا جریان برق برای از بین بردن پوشش داخلی رحم استفاده میکند، و طی این کار یا به قاعدگی پایان میدهد یا جریان خون قاعدگی را کاهش میدهد.
به طور معمول، ابلیشن آندومتر در توقف خونریزی غیرطبیعی مؤثر است. فیبرومهای زیرمخاطی را میتوان در زمان انجام هیستروسکوپی برای ابلیشن آندومتر برداشت، اما این کار بر فیبرومهای خارج از پوشش داخلی رحم تأثیری ندارد. به احتمال زیاد زنان پس از ابلیشن آندومتر نمیتوانند باردار شوند، اما برای جلوگیری از ایجاد بارداری در لولهٔ فالوپ یا بارداری خارج رحمی به روشهای کنترل بارداری نیاز است.
این نکته را نیز باید گفت که در هر روش درمانی که رحم را خارج نمیکند، خطر رشد فیبرومهای جدید و ایجاد علائم وجود دارد.
جراحیهای سنتی
اگر قصد بارداری در آینده را ندارید، گزینههای جراحی دیگری وجود دارد که ممکن است پزشکتان توصیه کند. این جراحیها میتوانند بسیار مؤثر باشند، اما معمولاً از بارداریهای بعدی جلوگیری میکنند. جراحی برای برداشتن فیبروم میتواند شامل موارد زیر باشد:
میومکتومی شکمی: اگر فیبرومهای متعدد، فیبرومهای بسیار بزرگ یا فیبرومهای بسیار عمیق دارید، پزشک ممکن است از یک روش جراحی باز شکم برای برداشتن فیبرومها استفاده کند. بسیاری از زنانی که گفته میشود هیسترکتومی تنها گزینه آنهاست، میتوانند به جای آن میومکتومی شکمی انجام دهند. با این حال، اسکار شدن رحم پس از جراحی میتواند در باروری آینده تأثیر بگذارد.
هیسترکتومی: طی این جراحی، رحم از بدن خارج میشود. هیسترکتومی تنها راه برای درمان همیشگی فیبروم است. با برداشتن کامل رحم، فیبرومها نمیتوانند برگردند و علائم از بین میروند. اگر خونریزی بسیار شدیدی را در اثر فیبرومهای خود تجربه میکنید یا اگر فیبرومهای بزرگ دارید، ممکن است این روش توصیه شود. در صورت توصیه، کمتهاجمیترین روش برای انجام هیستروسکوپی پیشنهاد میشود. پروسههای کمتهاجمی شامل هیسترکتومی واژینال، لاپاراسکوپی یا رباتیک است.
هیسترکتومی به توانایی شما برای بچهدار شدن پایان میدهد. اگر رحم به تنهایی برداشته شود، پس از هیسترکتومی دچار یائسگی نخواهید شد. اگر تصمیم به برداشتن تخمدانهای خود نیز بگیرید، جراحی باعث یائسگی میشود. سپس باید تصمیم بگیرید که آیا از درمان جایگزینی هورمون استفاده خواهید کرد یا خیر. بیشتر زنان مبتلا به فیبروم رحم میتوانند تخمدانهای خود را حفظ کنند.
مورسلاسیون در حین برداشتن فیبروم
در صورتی که تودهٔ سرطانی که قبلاً تشخیص داده نشده بود در طول میومکتومی با مورسلاسیون خرد شود، ممکن است خطر گسترش سرطان به سایر نقاط بدن افزایش یابد. راههای مختلفی برای کاهش این خطر وجود دارد، از جمله ارزیابی عوامل خطرساز برای سرطان قبل از جراحی، انجام مورسلاسیون در داخل یک کیسهٔ جراحی یا بزرگ کردن برش شکم برای جلوگیری از نیاز به مورسلاسیون.
همهٔ میومکتومیها این ریسک را دارند که در طول آنها به تومور سرطانی که تشخیص داده نشده است آسیب برسد و تومور به سایر نواحی بدن گسترش یابد، اما زنان جوانتر و زنان در سن قبل از یائسگی معمولاً نسبت به زنان مسنتر خطر کمتری برای ابتلا به سرطان تشخیص دادهنشده دارند.
همچنین، عوارض حین یک جراحی باز بیشتر از احتمال گسترش سرطان طی یک روش کمتهاجمی است. اگر پزشک شما قصد استفاده از مورسلاسیون را دارد، قبل از درمان در مورد ریسک فردی خود از لحاظ ابتلا به سرطان با او صحبت کنید.
سازمان غذا و داروی FDA، برای بیشتر زنانی که فیبروم را از طریق میومکتومی یا هیسترکتومی برمیدارند، توصیه میکند از دستگاه مورسلاتور برقی (Power Morcellator) برای کشتن بافت استفاده نشود. این سازمان مخصوصاً توصیه میکند زنانی که به یائسگی نزدیک میشوند یا به یائسگی رسیدهاند، از مورسلاسیون برقی اجتناب کنند. زنان مسن در دوران یائسگی یا در حال ورود به دوران یائسگی ممکن است خطر بیشتری برای ابتلا به سرطان داشته باشند و زنانی که دیگر نگران حفظ باروری خود نیستند، گزینههای درمانی بیشتری برای فیبروم دارند.
ریسک ایجاد فیبرومهای جدید
در همهٔ روشها بجز هیسترکتومی، بذرها یا همان تومورهای کوچکی که پزشک در طول جراحی متوجه آنها نمیشود، در نهایت میتوانند رشد کنند و علائمی را ایجاد کنند که مستلزم درمان باشد. فیبرومهای جدید که ممکن است نیاز به درمان داشته یا نداشته باشند، نیز میتوانند ایجاد شوند.
همچنین، برخی از روشها مانند میومکتومی لاپاروسکوپی یا رباتیک، فرسایش با فرکانس رادیویی، یا جراحی سونوگرافی متمرکز با هدایت امآرآی ممکن است فقط برخی از فیبرومهای موجود در زمان انجام پروسه را درمان کنند.
خطرها و عوارض درمان فیبروم رحم
آیا خطری در ارتباط با درمانهای فیبروم وجود دارد؟ هر درمانی میتواند خطرهایی داشته باشد. داروها میتوانند عوارض جانبی داشته باشند و برخی داروها ممکن است برای شما مناسب نباشند. قبل از شروع یک داروی جدید، در مورد تمام داروهایی که برای سایر بیماریها مصرف میکنید و سابقهٔ پزشکی کامل خود با پزشک صحبت کنید. اگر پس از شروع یک داروی جدید، عوارض جانبی را تجربه کردید، با او تماس بگیرید تا در مورد گزینههای دیگر صحبت کنید.
همچنین همیشه خطرهایی در درمان جراحی فیبروم وجود دارد. هر گونه جراحی شما را در معرض خطر عفونت، خونریزی و هر گونه خطر ذاتی مرتبط با جراحی و بیهوشی قرار میدهد. ریسک اضافی انجام جراحی برداشتن فیبروم میتواند شامل بارداریهای آینده باشد. برخی از گزینههای جراحی میتوانند از بارداریهای بعدی جلوگیری کنند. میومکتومی روشی است که فقط فیبرومها را از بین میبرد و امکان بارداریهای بعدی را فراهم میکند. با این حال، افرادی که میومکتومی انجام دادهاند ممکن است در آینده برای زایمان به سزارین نیاز داشته باشند.
جلوگیری از فیبروم رحم
آیا میتوان از فیبروم پیشگیری کرد؟ به طور کلی، شما نمیتوانید از فیبروم جلوگیری کنید اما میتوانید با انتخاب سبک زندگی سالم، مثلاً با حفظ وزن سالم و خوردن میوه و سبزیها و انجام معاینات منظم لگن، ریسک خود را کاهش دهید. اگر فیبرومهای کوچک دارید، با پزشک خود برنامهای برای نظارت بر آنها ایجاد کنید. همچنین، برخی تحقیقات نشان میدهد که استفاده از داروهای ضدبارداری هورمونی ممکن است با کاهش ریسک بروز فیبروم همراه باشد.
در مورد طب جایگزین نیز باید بدانید که هرچند برخی وبسایتها و کتابها، درمانهای جایگزینی مانند توصیههای غذایی خاص، مغناطیس درمانی، کوهوش سیاه، داروهای گیاهی یا هومئوپاتی را تبلیغ میکنند، ولی تاکنون هیچ مدرک علمی برای تأیید اثربخشی این تکنیکها به دست نیامده است.
فیبروم رحم و بارداری
اگر در تلاش برای باردار شدن هستید یا ممکن است بخواهید بچهدار شوید
هیسترکتومی و فرسایش آندومتر به شما اجازهٔ باردار شدن در آینده را نمیدهند. همچنین اگر میخواهید شانس باروری خود در آینده را افزایش دهید، آمبولیزاسیون شریان رحمی و فرسایش با فرکانس رادیویی ممکن است بهترین گزینهها نباشند.
اگر میخواهید توانایی بارداری خود را حفظ کنید، در مورد خطرها و مزایای این روشها با پزشک صحبت کنید. همچنین، در صورت تمایل به بارداری توصیه میشود قبل از تصمیمگیری در مورد برنامهٔ درمانی فیبروم، یک ارزیابی کامل باروری انجام دهید.
اگر لازم است فیبروم را درمان کنید و میخواهید در عین حال باروری خود را حفظ کنید، میومکتومی به طور کلی درمان انتخابی است. با این حال، تمام درمانها خطرها و مزایایی دارند. پس در مورد آنها با پزشک خود صحبت کنید.
آیا در صورت داشتن فیبروم رحم میتوانم باردار شوم؟
فیبرومها معمولاً در باردار شدن تداخلی ندارند. با این حال، ممکن است فیبرومها، به ویژه فیبرومهای زیرمخاطی، باعث ناباروری یا سقط جنین و از دست دادن بارداری شوند. اگر از قبل میدانید که در زمان بارداری فیبروم دارید، پزشک با همکاری شما یک برنامهٔ نظارتی برای فیبرومها ایجاد میکند.
در دوران بارداری، بدن شما سطوح بالایی از هورمونها را تولید میکند. این هورمونها از رشد جنین شما حمایت میکنند. با این حال، این هورمونها میتوانند باعث بزرگتر شدن فیبرومها نیز بشوند. فیبرومهای بزرگ میتوانند مانع از چرخش جنین و قرار گرفتن در وضعیت جنینی صحیح شوند و خطر زایمان بریچ یا نمایش غیرطبیعی سر جنین را افزایش دهند. همچنین فیبرومها ممکن است خطر محدودیت رشد جنین را افزایش دهند. در موارد بسیار نادر، ممکن است خطر زایمان زودرس یا سزارین نیز بیشتر شود. در برخی موارد، فیبرومها میتوانند به ناباروری کمک کنند. تعیین علت دقیق ناباروری میتواند دشوار باشد، اما برخی افراد پس از درمان فیبروم میتوانند باردار شوند.
زمان مراجعه به پزشک
چه زمانی باید به پزشک مراجعه کرد؟ اگر علائم زیر را دارید به پزشک مراجعه کنید:
- درد لگنی که از بین نمیرود.
- پریودهای بیش از حد سنگین، طولانی یا دردناک
- لکهبینی یا خونریزی بین پریودها
- مشکل در تخلیهٔ مثانه
- تعداد کم گلبولهای قرمز (کمخونی) بدون این که دلیل دیگری وجود داشته باشد.
اگر خونریزی شدید واژینال یا درد شدید لگنی دارید که به طور ناگهانی ظاهر میشود، فوراً به دنبال دریافت مراقبتهای پزشکی باشید. همچنین قبل از رفتن به مطب پزشک برای استفادهٔ بهینه از وقت ویزیت خود، موارد زیر را آماده کنید:
- فهرستی از علائم خود تهیه کنید. همهٔ علائم خود را در آن بگنجانید؛ حتی اگر فکر نمیکنید به هم مرتبط باشند.
- داروها، گیاهان دارویی و مکملهای ویتامینی را که مصرف میکنید بنویسید. دزها و تعداد دفعات مصرف آنها را ذکر کنید.
- در صورت امکان از یکی از اعضای خانواده یا دوستان خود بخواهید که شما را همراهی کند. ممکن است در حین ویزیت اطلاعات زیادی به شما داده شود و به خاطر سپردن همه اطلاعات دشوار باشد.
- یک دفترچه یا وسیلهٔ الکترونیکی با خود ببرید. از آن برای یادداشت اطلاعات مهم در طول ویزیت استفاده کنید.
- فهرستی از سؤالاتی را که دارید آماده کنید. ابتدا مهمترین سؤالات خود را بنویسید تا مطمئن شوید فرصت به پرداختن به آنها وجود دارد.
سؤالات متداول در مورد فیبروم رحم
فیبروم رحم یک عارضهٔ شایع است که بسیاری از افراد در طول زندگی خود آن را تجربه میکنند. در برخی موارد، فیبرومها کوچک هستند و اصلاً هیچ علامتی ایجاد نمیکنند. در موارد دیگر، فیبرومها میتوانند علائم چالشبرانگیزی ایجاد کنند. اگر هر نوع ناراحتی یا دردی را تجربه کردید با پزشک خود صحبت کنید. فیبرومها را میتوان درمان کرد و اغلب علائم شما را میتوان بهبود بخشید. پاسخ برخی از سؤالات شما در مورد فیبروم رحم در زیر آمده است:
فیبروم چقدر شایع است؟
فیبرومها در واقع یک نوع تودهٔ بسیار رایج در لگن هستند. تقریباً 40 تا 80 درصد افراد زنان دارند. با این حال، در بسیاری از زنان فیبروم هیچ علامتی ندارد، بنابراین متوجه ابتلا به فیبروم نمیشوند. این وضعیت بیشتر زمانی اتفاق میافتد که فیبرومها کوچک هستند. فیبرومهای بدون علامت را آسیمپتوماتیک مینامند. ممکن است پزشک آنها را به طور اتفاقی در طول معاینهٔ لگن یا سونوگرافی قبل از زایمان کشف کند.
چه زنانی در معرض ریسک ابتلا به فیبروم رحم هستند؟
چند عامل خطرساز وجود دارد که میتواند روی احتمال ایجاد فیبروم در رحم نقش داشته باشد. این فاکتورها میتواند شامل موارد زیر باشد:
- نژاد: اگرچه همهٔ زنان در سن باروری ممکن است به فیبروم مبتلا شوند، اما زنان رنگینپوست بیشتر از زنان سایر گروههای نژادی به فیبروم مبتلا میشوند. علاوه بر این، زنان سیاهپوست در سن پایینتر فیبروم دارند و همچنین احتمالی بیشتری برای داشتن فیبرومهای بزرگتر همراه با علائم شدیدتر دارند.
- چاقی و وزن بالاتر: بیش از 20 درصد بالاتر از وزنی که برای شما سالم تلقی میشود.
- وراثت: اگر مادر یا خواهر شما فیبروم داشته باشد، در خطر ابتلا به آن هستید.
- بچهدار نشدن
- شروع زودرس قاعدگی: پریود شدن در سن پایین میتواند در بروز فیبروم نقش داشته باشد.
- سن بالا برای یائسگی: یعنی اگر زنی از سن معمول یائسگی گذشته و شخص هنوز یائسه نشده است.
- کمبود ویتامین D
- داشتن رژیم غذایی با گوشت قرمز بیشتر و سبزیجات سبزرنگ، میوه و لبنیات کمتر
- نوشیدن الکل، از جمله آبجو
درد فیبروم رحمی چه احساسی دارد؟
در صورت داشتن فیبروم ممکن است احساسات مختلفی را تجربه کنید. اگر فیبرومهای کوچکی دارید، ممکن است اصلاً هیچ دردی نداشته باشید و حتی متوجه وجود آن نشوید. با این حال، برای فیبرومهای بزرگتر، ممکن است ناراحتیها و حتی دردهایی را تجربه کنید. فیبرومها میتوانند باعث کمردرد، دردهای شدید قاعدگی، دردهای تیز در شکم و حتی درد حین رابطهٔ جنسی شوند.
آیا فیبرومها به مرور زمان تغییر میکنند؟
الگوی رشد فیبرومهای رحمی متفاوت است. آنها میتوانند با گذشت زمان کوچک شوند یا رشد کنند. فیبرومها میتوانند به طور ناگهانی یا پیوسته و در طول مدتزمان طولانی تغییر اندازه دهند. این تغییر در اندازهٔ فیبرومها ممکن است به علل مختلفی اتفاق بیفتد، اما در بیشتر موارد با مقدار هورمونها در بدن شما مرتبط است. هنگامی که سطوح هورمونی در بدن بالا باشد، فیبرومها میتوانند بزرگتر شوند. بالا رفتن هورمون میتواند در زمانهای خاصی از زندگی مانند دوران بارداری اتفاق بیفتد. بدن در دوران بارداری سطوح بالایی از هورمونها را برای حمایت از رشد جنین ترشح میکند. این افزایش هورمونها باعث رشد فیبروم نیز میشود.
اگر قبل از بارداری میدانید فیبروم دارید، با پزشک خود صحبت کنید. ممکن است لازم باشد برای مشاهده نحوهٔ رشد فیبروم در طول بارداری تحت نظر پزشک باشید. فیبرومها همچنین میتوانند زمانی که سطح هورمونها کاهش مییابد، کوچک شوند. این اتفاق پس از یائسگی رایج است. وقتی زنی وارد دورهٔ یائسگی میشود، میزان هورمونها در بدن او بسیار کمتر از قبل است و این میتواند باعث کوچک شدن فیبرومها شود. اغلب علائم ناشی از فیبروم نیز پس از یائسگی بهتر میشوند.
آیا فیبروم باعث کمخونی میشود؟
کمخونی وضعیتی است که در آن، بدن تعداد کافی از گلبولهای قرمز سالم برای حمل اکسیژن به اندامها ندارد. این عارضه میتواند باعث شود احساس خستگی و ضعف کنید. برخی از افراد ممکن است میل شدیدی به خوردن یخ، نشاسته یا خاک داشته باشند. این حالت پیکا نامیده میشود و با کمخونی همراه است. کمخونی ممکن است برای افرادی که پریودهای مکرر یا بسیار سنگین دارند اتفاق بیفتد. فیبرومها میتوانند باعث شوند که پریودهای شما بسیار سنگین شود یا حتی بین دورههای قاعدگی خونریزی داشته باشید. برخی از درمانها مانند قرصهای آهن خوراکی میتواند کمخونی شما را بهبود بخشد. اگر به طور قابل توجهی کمخون باشید، تزریق آهن به صورت داخل وریدی تجویز میشود. اگر حین داشتن فیبروم، علائم کمخونی را تجربه کردید، با پزشک خود صحبت کنید.
آیا فیبرومها خودبهخود از بین میروند؟
فیبرومها میتوانند در برخی افراد پس از یائسگی کوچک شوند که ناشی از کاهش هورمونها است. هنگامی که فیبرومها کوچک میشوند، علائم ممکن است از بین بروند. فیبرومهای کوچک در صورتی که علائمی ایجاد نکنند احتمالاً نیازی به درمان ندارند.
فیبرومها چه شکلی هستند؟
فیبرومها معمولاً تودههای گردی هستند و شبیه گرههایی از بافت ماهیچهای صاف به نظر میرسند. در برخی موارد، آنها به یک ساقهٔ نازک متصل هستند که ظاهری قارچمانند به آنها میدهد.
آیا فیبرومها سرطانی هستند؟
بسیار نادر است که فیبروم دچار تغییراتی شود که آن را به یک تومور سرطانی یا بدخیم تبدیل کند. در واقع، از هر 350 نفر مبتلا به فیبروم، یک نفر به بدخیمی مبتلا میشود. هیچ آزمایشی وجود ندارد که در تشخیص سرطانهای نادر مرتبط با فیبروم پیشبینی 100 درصدی ارائه کند. با این حال، فیبرومهایی که رشد سریعی دارند یا فیبرومهایی که در دوران یائسگی رشد میکنند، باید فوراً مورد ارزیابی قرار گیرند.
اندازهٔ فیبرومهای رحمی قبل از جراحی باید چقدر باشد؟
سایز طبیعی رحم به اندازهٔ یک لیمو یا 8 سانتیمتر است. اندازهٔ قطعی و مشخصی وجود ندارد که خودبهخود برداشتن فیبروم را الزامی کند. پزشک علائمی را که باعث ایجاد مشکل شدهاند، مشخص میکند. به عنوان مثال، فیبرومهایی به اندازهٔ یک تیله، اگر در داخل حفرهٔ رحم قرار داشته باشند، ممکن است با خونریزی شدید همراه باشند. فیبرومهایی به اندازهٔ گریپفروت یا بزرگتر ممکن است منجر به فشار لگنی شود و همچنین باعث شود باردار به نظر برسید. مهم است که با پزشک خود در مورد علائمی که ممکن است نیاز به مداخلهٔ جراحی داشته باشند، صحبت کنید.