بیماریهای آمیزشی یا STDs
بیماریهای آمیزشی چیست و چه علائمی دارد؟ بیماریهای آمیزشی بسیار جدی هستند و باید با آگاهی درست کنترل شوند تا افراد برای یک عمر درگیر آنها نشوند. در این مطلب با همه چیز در مورد بیماریهای آمیزشی مثل علائم بیماریهای آمیزشی، عوامل ایجاد بیماریهای آمیزشی، عوامل خطرساز در بروز بیماریهای آمیزشی، تشخیص و درمان بیماریهای آمیزشی و پیشگیری از ابتلا به بیماریهای آمیزشی آشنا شوید.
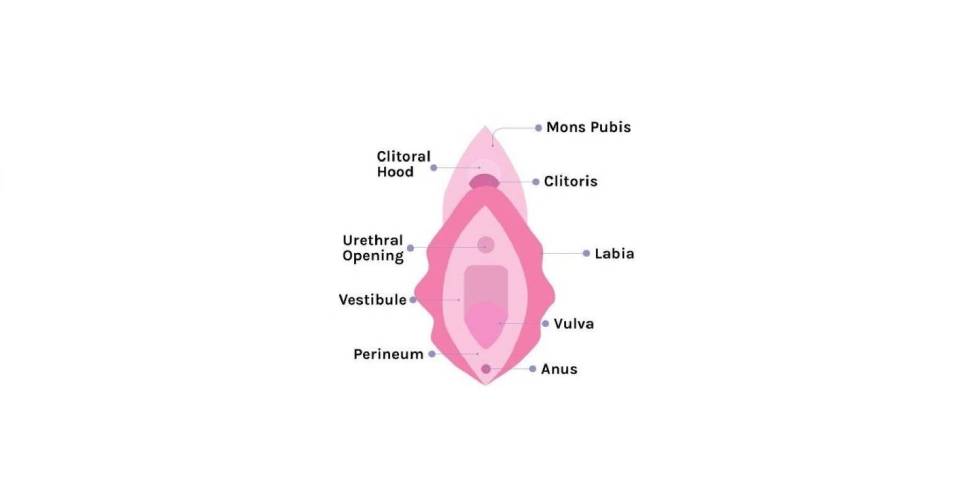
بیماریهای آمیزشی یا مقاربتی
بیماریهای آمیزشی (STDs) یا عفونتهای آمیزشی (STIs)، بیماریهایی هستند که معمولاً از طریق تماس جنسی منتقل میشوند. باکتریها، ویروسها یا انگلهایی که عامل بیماریهای آمیزشی هستند میتوانند از طریق خون، مایع منی یا ترشحات واژینال و سایر مایعات بدن از فردی به فرد دیگر منتقل شوند.
گاهی اوقات هم این عفونتها به صورت غیرجنسی منتقل میشوند؛ مثلاً در دوران بارداری یا زایمان از مادر به نوزاد منتقل میشوند، یا از طریق تزریق خون یا سوزنهای مشترک بین افراد انتقال مییابند.
بیماریهای آمیزشی همیشه علائمی ایجاد نمیکنند، برای همین این امکان وجود دارد که افرادی ظاهراً سالم که حتی از آلودگی خود مطلع نیستند، عفونتهای آمیزشی را به دیگران منتقل کنند.
علائم بیماریهای آمیزشی
بیماریهای آمیزشی یا عفونتهای آمیزشی میتوانند طیف وسیعی از علائم و نشانهها را داشته باشند، یا هیچ علامتی نداشته باشند. به همین دلیل است که میتوانند تا زمان ایجاد عوارض یا تا زمان تشخیص عفونت در شریک جنسی هر شخص، کشفنشده باقی بمانند. علائم و نشانههایی که ممکن است نشانهٔ بیماریهای آمیزشی باشد عبارتند از:
- زخمها یا جوشهایی در اندام تناسلی یا در ناحیهٔ دهان یا مقعد
- ادرار دردناک یا همراه با سوزش
- ترشح از آلت تناسلی مردانه
- ترشحات غیرمعمول یا بدبوی واژینال
- خونریزی غیرمعمول واژینال
- درد هنگام سکس و رابطهٔ جنسی
- درد و تورم غدد لنفاوی، به ویژه در کشالهٔ ران اما گاهی اوقات در نواحی گستردهتر
- درد زیر شکم
- تب
- بثورات پوستی روی تنهٔ بدن، دستها یا پاها
علائم و نشانهها ممکن است چند روز پس از مواجهه با عامل بیماریزا ظاهر شوند. با این حال، با توجه به ارگانیسمی که باعث بیماری آمیزشی شده، ممکن است سالها طول بکشد تا مشکل قابل توجهی ایجاد شود.
عوامل ایجاد بیماریهای آمیزشی
بیماریهای آمیزشی یا عفونتهای آمیزشی میتوانند ناشی از موارد زیر باشند:
باکتریها: سوزاک (Gonorrhea)، سیفلیس (Syphilis) و کلامیدیا (Chlamydia)، نمونههایی از بیماریهای آمیزشی هستند که توسط باکتریها ایجاد میشوند.
انگلها: تریکومونیازیس (Trichomoniasis) نوعی بیماری آمیزشی است که توسط یک انگل ایجاد میشود.
ویروسها: بیماریهای آمیزشی که توسط ویروسها ایجاد میشوند شامل ویروس پاپیلوم انسانی (Human Papillomavirus) یا به اختصار اچپیوی (HPV)، ویروس هرپس سیمپلکس (HSV) یا همان تبخال تناسلی و اچآیوی (HIV) است.
سایر انواع عفونتها، مثل ویروسهای هپاتیت B ،A و C، عفونت شیگلا و عفونت ژیاردیا، میتوانند از طریق فعالیت جنسی منتقل شوند، اما امکان آلوده شدن به آنها بدون تماس جنسی نیز وجود دارد.
عوامل خطرساز یا افزایشدهنده در ایجاد بیماریهای آمیزشی
هر فردی که از نظر جنسی فعال است، مقداری ریسک قرار گرفتن در معرض عفونتهای آمیزشی یا بیماریهای آمیزشی را دارد. عواملی که ممکن است این خطر را افزایش دهند عبارتند از:
داشتن رابطهٔ جنسی محافظتنشده: دخول واژینال یا مقعدی توسط شریک جنسی آلودهای که از کاندوم لاتکس استفاده نکرده است به طور قابل توجهی خطر ابتلا به بیماریهای آمیزشی را افزایش میدهد. استفادهٔ نادرست یا غیرمداوم از کاندوم نیز میتواند ریسک ابتلا را افزایش دهد. رابطهٔ جنسی دهانی ممکن است خطر کمتری در بر داشته باشد، اما بدون کاندوم لاتکس یا دنتال دم یا کاندوم دهانی که یک پلاستیک نازک مربعی ساختهشده از لاتکس یا سیلیکون است، همچنان امکان انتقال عفونتهای آمیزشی وجود دارد.
داشتن تماس جنسی با شرکای متعدد: هرچه با افراد بیشتری تماس جنسی داشته باشید، خطر ابتلای شما بیشتر میشود.
داشتن سابقهٔ بیماریهای آمیزشی: داشتن یک بیماری آمیزشی باعث میشود ابتلا به یک بیماری آمیزشی دیگر بسیار آسانتر شود.
وادار شدن به فعالیت جنسی: کنار آمدن با تجاوز یا تعرض دشوار است، اما اهمیت دارد که در اسرع وقت به پزشک مراجعه کنید تا غربالگری، درمان و حمایت عاطفی لازم را دریافت کنید.
سوءمصرف الکل یا استفادهٔ تفریحی از مواد مخدر: مصرف مواد میتواند روی قضاوت لحظهای شما اثر بگذارد و تمایل شما را برای مشارکت در رفتارهای مخاطرهآمیز جنسی بیشتر کند.
تزریق مواد مخدر: استفاده از سوزنهای مشترک باعث گسترش بسیاری از عفونتهای جدی از جمله اچآیوی، هپاتیت بی و هپاتیت سی میشود.
جوانی: نیمی از موارد جدید بیماریهای آمیزشی در افراد بین 15 تا 24 سال رخ میدهد.
انتقال از مادر به نوزاد: برخی از بیماریهای آمیزشی مانند سوزاک، کلامیدیا، اچآیوی و سیفلیس میتوانند در دوران بارداری یا زایمان از مادر به نوزاد منتقل شوند. بیماریهای آمیزشی در نوزادان میتواند به مشکلات جدی یا حتی مرگ منجر شود. همهٔ زنان باردار باید از لحاظ این عفونتها غربالگری شوند و تحت درمان قرار گیرند.
عارضههای ثانویهٔ بیماریهای آمیزشی
از آنجا که بسیاری از افراد در مراحل اولیهٔ بیماریهای آمیزشی یا عفونتهای آمیزشی هیچ علامتی را نشان نمیدهند، غربالگری بیماریهای آمیزشی برای جلوگیری از عارضههای ثانویه اهمیت زیادی دارد. عوارض احتمالی عبارتند از:
- درد لگن
- عوارض ثانویهٔ بارداری
- التهاب چشم
- آرتریت یا التهاب مفصل
- بیماری التهابی لگن
- ناباروری
- بیماری قلبی
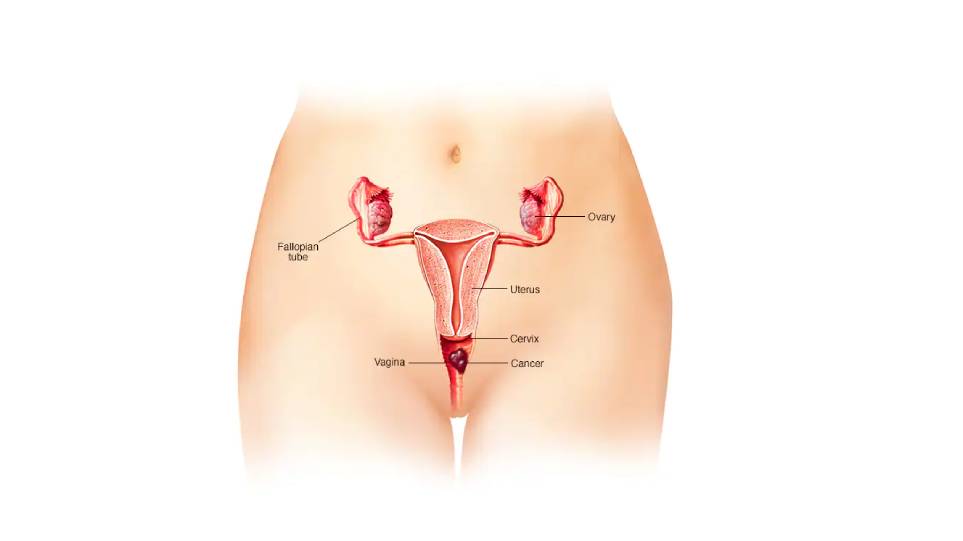
- برخی سرطانها، مانند سرطان دهانهٔ رحم و سرطان مقعد مرتبط با HPV
تشخیص بیماریهای آمیزشی
اگر سابقهٔ جنسی و علائم و نشانههای فعلی شخص حاکی از احتمال ابتلا به یک بیماری آمیزشی یا عفونت آمیزشی باشد، پزشک معاینهٔ فیزیکی یا لگنی را برای بررسی علائم عفونت، مانند راش، زگیل یا ترشح انجام میدهد.
تست و آزمایشات
تستهای آزمایشگاهی میتوانند علت را شناسایی کند و عفونتهای همزمان را نیز تشخیص دهد:
آزمایش خون: آزمایش خون میتواند تشخیص HIV/AIDS یا مراحل پیشرفتهتر سیفلیس را تأیید کند.
نمونه ادرار: برخی از بیماریهای آمیزشی را میتوان با نمونه ادرار تأیید کرد.
نمونههای مایع: اگر زخمهای تناسلی باز وجود داشته باشد، پزشک ممکن است مایع و نمونههایی از زخمها را برای تشخیص نوع عفونت آزمایش کند.
غربالگری
آزمایش یک بیماری در فردی که علائمی ندارد غربالگری نامیده میشود. اغلب اوقات، غربالگری بیماریهای آمیزشی بخشی از مراقبتهای بهداشتی روتین نیست. غربالگری برای موارد زیر توصیه میشود:
تمام افراد: غربالگری بیماریهای آمیزشی که برای همهٔ افراد 13 تا 64 سال پیشنهاد میشود، آزمایش خون یا بزاق برای ویروس اچآیوی، یعنی ویروس عامل ایدز است. کارشناسان توصیه میکنند که افراد در معرض خطر، هر سال آزمایش اچآیوی بدهند.
همهٔ متولدین سالهای 1323 تا 1343: بروز هپاتیت C در متولدین سالهای 1323 تا 1343 (1945 تا 1965) بسیار زیاد است. از آنجا که این بیماری اغلب تا زمانی که پیشرفت نکرده باشد هیچ علامتی ایجاد نمیکند، کارشناسان توصیه میکنند که همهٔ افراد آن گروه سنی برای هپاتیت C غربالگری شوند.
زنان باردار: همهٔ زنان باردار بهطورکلی در اولین ویزیت بارداری خود از لحاظ اچآیوی، هپاتیت بی، کلامیدیا و سیفلیس غربالگری میشوند. آزمایشهای غربالگری سوزاک و هپاتیت C حداقل یک بار در دوران بارداری برای زنان در معرض خطر بالای ابتلا به این عفونتها توصیه میشوند.
زنان 21 ساله و بالاتر: تست پاپ اسمیر، تغییرات سلولهای دهانهٔ رحم از جمله التهاب، تغییرات پیشسرطانی و سرطانی را غربالگری میکند. سرطان دهانهٔ رحم اغلب توسط گونههای خاصی از اچپیوی ایجاد میشود. کارشناسان توصیه میکنند که زنان از سن 21 سالگی به بعد آزمایش پاپ اسمیر را هر سه سال یک بار انجام دهند. پس از 30 سالگی، کارشناسان توصیه میکنند که زنان هر پنج سال یک بار آزمایش اچپیوی و آزمایش پاپ اسمیر را انجام دهند. یا، زنان بالای 30 سال میتوانند هر سه سال یک بار آزمایش پاپ اسمیر یا آزمایش اچپیوی را به تنهایی انجام دهند.
زنان زیر 25 سال دارای فعالیت جنسی: کارشناسان توصیه میکنند که تمام زنان زیر 25 سال فعال از لحاظ جنسی برای عفونت کلامیدیا آزمایش شوند. برای آزمایش کلامیدیا از نمونه ادرار یا مایع واژن استفاده میشود. ابتلای مجدد شخص توسط یک شریک جنسی درماننشده یا شریکی که به طور کامل درمان نشده رایج است، بنابراین برای تأیید درمان کامل عفونت، به یک آزمایش دوم نیاز دارید. این امکان وجود دارد که شخص چندین بار به کلامیدیا مبتلا شود، بنابراین اگر شریک جنسی جدیدی دارید دوباره آزمایش بدهید. غربالگری سوزاک نیز در زنان زیر 25 سال فعال از نظر جنسی توصیه میشود.
مردانی که با مردان رابطهٔ جنسی دارند: در مقایسه با سایر گروهها، مردانی که با مردان رابطهٔ جنسی دارند، بیشتر در معرض خطر ابتلا به بیماریهای آمیزشی هستند. بسیاری از سازمانهای بهداشت عمومی غربالگری سالانه یا مکرر بیماریهای آمیزشی را برای این مردان توصیه میکنند. آزمایشات منظم برای اچآیوی، سیفلیس، کلامیدیا و سوزاک اهمیت ویژهای دارد. ارزیابی وجود هپاتیت بی نیز ممکن است توصیه شود.
افراد مبتلا به اچآیوی: داشتن اچآیوی خطر ابتلا به سایر بیماریهای آمیزشی را به طور چشمگیری افزایش میدهد. کارشناسان توصیه میکنند پس از تشخیص ابتلا شخص به اچآیوی، آزمایشهای فوری برای سیفلیس، سوزاک، کلامیدیا و تبخال انجام شود. آنها همچنین توصیه میکنند که افراد مبتلا به اچآیوی برای هپاتیت سی غربالگری شوند.
زنان مبتلا به اچآیوی ممکن است به سرطان دهانهٔ رحم تهاجمی مبتلا شوند، بنابراین متخصصان توصیه میکنند که این زنان در زمان تشخیص اچآیوی یک آزمایش پاپ اسمیر انجام دهند، یا اگر زیر 21 سال هستند و اچآیوی دارند، آزمایش پاپ اسمیر را ظرف یک سال پس از شروع فعالیت جنسی انجام دهند. کارشناسان توصیه میکنند که برای این زنان تست پاپ اسمیر سالی یک بار و به مدت سه سال تکرار شود. پس از سه بار آزمایش منفی، زنان مبتلا به اچآیوی میتوانند آزمایش پاپ اسمیر را هر سه سال یک بار انجام دهند.
افرادی که یک شریک جنسی جدید دارند: قبل از داشتن رابطهٔ واژینال یا مقعدی با شریک جدید، مطمئن شوید که هر دوی شما برای بیماریهای آمیزشی آزمایش شدهاید. با این حال، آزمایش روتین برای تبخال تناسلی توصیه نمیشود، مگر اینکه علائمی داشته باشید.
همچنین این احتمال وجود دارد که شخص به یک بیماری آمیزشی آلوده شده باشد، اما هنوز نتیجه تست او منفی باشد، به خصوص اگر به تازگی آلوده شده باشد.
مراجعه به پزشک برای بیماریهای آمیزشی
چه زمانی باید به پزشک مراجعه کرد:
بیشتر مردم از بیان جزئیات تجربیات جنسی خود احساس ناراحتی میکنند، اما مطب پزشک جایی است که باید در آن این اطلاعات را ارائه دهید تا بتوانید مراقبت مناسب را دریافت کنید. پس فوراً به پزشک مراجعه کنید اگر:
- از نظر جنسی فعال هستید و ممکن است در معرض یک بیماری آمیزشی قرار گرفته باشید.
- علائم و نشانههای یک بیماری آمیزشی را دارید.
در موارد زیر نیز از پزشکتان وقت ملاقات بگیرید:
- وقتی قصد دارید از نظر جنسی فعال شوید یا در سن 21 سالگی هستید؛ هر کدام که زودتر اتفاق افتاد.
- قبل از شروع رابطه با یک شریک جنسی جدید حتماً هم خودتان و هم شریک جنسیتان چکآپ سلامت جنسی را انجام دهید.
درمان بیماریهای آمیزشی
درمان بیماریهای آمیزشی یا عفونتهای آمیزشی ناشی از باکتریها معمولاً آسانتر است. عفونتهای ویروسی را میتوان مدیریت کرد اما همیشه قابل درمان نیستند. اگر باردار هستید و به یک عفونت آمیزشی مبتلا شدهاید، درمان فوری میتواند از ابتلای جنین به آن جلوگیری کند یا خطر ابتلا را کاهش دهد. درمان عفونتهای آمیزشی با توجه به نوع عفونت معمولاً شامل یکی از موارد زیر است:
آنتیبیوتیک
آنتیبیوتیکها، اغلب در یک دز، میتوانند بسیاری از عفونتهای باکتریایی و انگلی منتقله از راه آمیزش از جمله سوزاک، سیفلیس، کلامیدیا و تریکومونیازیس را درمان کنند. به طور معمول، شخص به طور همزمان برای سوزاک و کلامیدیا تحت درمان قرار میگیرد، زیرا این دو عفونت اغلب با هم ظاهر میشوند.
پس از شروع درمان آنتیبیوتیکی، لازم است که دز کامل دارو مصرف شود. اگر فکر نمیکنید بتوانید دارو را طبق دستور مصرف کنید، به پزشک خود اطلاع دهید. ممکن است یک دورهٔ درمانی کوتاهتر و سادهتر در دسترس باشد.
علاوه بر این، مهم است که تا هفت روز پس از اتمام درمان آنتیبیوتیکی و بهبود هر گونه زخم، از رابطهٔ جنسی خودداری شود. متخصصان همچنین پیشنهاد میکنند که زنان در حدود سه ماه بعد دوباره آزمایش شوند، زیرا احتمال عفونت مجدد بالاست.
داروهای ضدویروس
اگر شخص مبتلا به تبخال یا اچآیوی باشد، یک داروی ضدویروس برای او تجویز میشود. اگر یک داروی سرکوبکنندهٔ روزانه همراه با یک داروی ضدویروسی تجویزی مصرف شود، عود تبخال کمتر خواهد بود. با این حال، هنوز هم ممکن است شخص تبخال را به شریک جنسی خود منتقل کند.
داروهای ضدویروسی میتوانند عفونت اچآیوی را برای سالها تحت کنترل نگه دارند. اما شخص همچنان حامل ویروس است و همچنان میتواند آن را منتقل کند، اما احتمال آن پایینتر است.
درمان اچآیوی هرچه زودتر شروع شود، مؤثرتر خواهد بود. اگر داروها دقیقاً طبق دستور مصرف شوند، ممکن است بار ویروس اچآیوی در خون کاهش یابد به طوری که به سختی قابل ردیابی باشد.
اگر به یک عفونت آمیزشی مبتلا شدهاید، از پزشک خود بپرسید که چه مدت پس از درمان به آزمایش مجدد نیاز دارید. انجام مجدد آزمایش اطمینان حاصل میکند که درمان مؤثر بوده و مجدداً آلوده نشدهاید.
پیشگیری از بیماریهای آمیزشی
روشهای مختلفی برای جلوگیری از ابتلا به بیماریهای آمیزشی یا کاهش خطر ابتلا وجود دارد که برخی از آنها به شکل زیر است:
فقط یک شریک جنسی غیرآلوده داشته باشید: یکی از راههای مطمئن برای جلوگیری از بیماریهای آمیزشی، ماندن در یک رابطهٔ طولانیمدت است که در آن هر دو نفر فقط با یکدیگر رابطهٔ جنسی دارند و هیچکدام از دو طرف به این بیماریها آلوده نیستند.
صبر کنید و آزمایش بگیرید: با یک شریک جنسی جدید، تا زمانی که هر دوی شما آزمایش بیماریهای آمیزشی را بدهید، از رابطهٔ واژینال و مقعدی خودداری کنید. رابطهٔ جنسی دهانی خطر کمتری دارد، اما برای جلوگیری از تماس پوست به پوست بین غشاهای مخاطی دهان و اندام تناسلی از کاندوم لاتکس یا دنتال دم یا همان کاندوم دهانی استفاده کنید.
واکسن بزنید: واکسیناسیون زودهنگام، یعنی قبل از تماس جنسی، در پیشگیری از انواع خاصی از بیماریهای آمیزشی نیز مؤثر است. واکسنهایی برای پیشگیری از HPV، هپاتیت A و هپاتیت B در دسترس هستند. مرکز کنترل و پیشگیری از بیماریها CDC، واکسن hpv را برای دختران و پسران 11 و 12 ساله توصیه میکند، هرچند میتوان آن را از 9 سالگی نیز تزریق کرد. اگر کسی در سن 11 و 12 سالگی به طور کامل واکسینه نشده باشد، مرکز کنترل و پیشگیری توصیه میکند که تا 26 سالگی واکسینه شود.
واکسن هپاتیت B معمولاً به نوزادان تزریق میشود و واکسن هپاتیت A برای کودکان یک ساله توصیه میشود. هر دو واکسن برای افرادی که قبلاً این واکسنها را نزدهاند و برای کسانی که در معرض خطر ابتلا به این عفونتها هستند، مثلاً مردانی که با مردان دیگر رابطهٔ جنسی دارند و مصرفکنندگان مواد مخدر تزریقی توصیه میشود.
از کاندوم و دنتال دم به طور مداوم و صحیح استفاده کنید: برای هر نوع از رابطهٔ جنسی شامل دهانی، واژینال یا مقعدی، از یک کاندوم لاتکس نو یا دنتال دم استفاده کنید. هرگز روانکنندههای مبتنی بر روغن، مانند وازلین را همراه با کاندوم لاتکس یا دنتال دم استفاده نکنید.
کاندومهای گیاهی ساختهشده از غشاهای طبیعی توصیه نمیشوند، زیرا در پیشگیری از بیماریهای آمیزشی مؤثر نیستند. همچنین، به خاطر داشته باشید که اگرچه کاندومهای لاتکس خطر ابتلا به بیشتر بیماریهای آمیزشی را کاهش میدهند، اما در مقابل بیماریهای آمیزشی که شامل زخمهای تناسلی در معرض تماس هستند، مانند اچپیوی یا تبخال تناسلی، محافظت کمتری ارائه میکنند.
همچنین، شیوههای فیزیکی پیشگیری از بارداری که به صورت فیزیکی از رسیدن اسپرم و تخمک به هم جلوگیری میکند، مانند قرصهای ضدبارداری یا دستگاههای داخل رحمی آیودی، محافظتی در برابر بیماریهای آمیزشی ارائه نمیکنند.
الکل زیاد ننوشید و مواد مخدر مصرف نکنید: اگر تحت تأثیر این مواد قرار داشته باشید، احتمال بیشتری دارد که فعالیتهای جنسی مخاطرهآمیز داشته باشید.
گفتوگو کنید: قبل از هر تماس جنسی جدی، با شریک خود در مورد رابطهٔ جنسی ایمنتر صحبت کنید. مطمئن شوید که به طور مشخص و جزئی در مورد اینکه چه فعالیتهایی را میپذیرید و چه فعالیتهایی پذیرفته نیستند، توافق دارید.
برای مردان گزینهٔ ختنه را در نظر بگیرید: شواهدی وجود دارد که نشان میدهد ختنهٔ مردان میتواند ریسک ابتلا آنها به اچآیوی از طریق یک زن مبتلا به اچآیوی را تا 60 درصد کاهش دهد. ختنهٔ مردان همچنین ممکن است به جلوگیری از انتقال اچپیوی تناسلی و تبخال تناسلی کمک کند.
پروفیلاکسی پیش از مواجهه (PrEP) را در نظر بگیرید: سازمان غذا و داروی CDC، استفاده از دو داروی ترکیبی را برای کاهش خطر ابتلا به اچآیوی در افراد دارای ریسک بسیار بالا تأیید کرده است. مصرف پیشگیرانه و ترکیبی یک سری داروها را استراتژی پروفیلاکسی پیش از مواجهه مینامند. این داروها، «امتریسیتابین به همراه تنوفوویر دیسوپروکسیل فومارات» (ترووادا) و «امتریسیتابین به همراه تنوفوویر آلافنامید فومارات» (دسکووی) هستند.
پزشک تنها در صورتی این داروها را برای پیشگیری از اچآیوی تجویز میکند که شخص اچآیوی نداشته باشد. قبل از شروع مصرف داروهای پروفیلاکسی پیش از مواجهه باید آزمایش اچآیوی بدهید و در تمام مدت مصرف، آزمایش را هر سه ماه یک بار تکرار کنید. پزشک همچنین قبل از تجویز ترووادا عملکرد کلیه را با آزمایش بررسی میکند و هر شش ماه یک بار این آزمایش را تکرار میکند. اگر شخص مبتلا به هپاتیت B باشد، قبل از شروع درمان باید توسط یک متخصص بیماریهای عفونی یا کبد مورد ارزیابی قرار گیرد.
این داروها باید هر روز و دقیقاً طبق دستور مصرف شوند. اگر روزانه از ترووادا استفاده میکنید، میتوانید خطر ابتلا به اچآیوی از طریق رابطهٔ جنسی را تا 99 درصد و خطر ابتلا در اثر مصرف مواد مخدر تزریقی را بیش از 74 درصد کاهش دهید. تحقیقات نشان میدهد که دسکووی به شکل مشابهی در کاهش خطر ابتلا به اچآیوی از طریق رابطهٔ جنسی اثربخش است. با این حال، دسکووی در زنانی که رابطهٔ جنسی واژینال دارند یا ترنسهایی که رابطهٔ جنسی واژینال پذیرا دارند، مورد مطالعه قرار نگرفته است. استفاده از روشهای پیشگیری اضافی مانند کاندوم، میتواند خطر را حتی بیش از این کاهش دهد و از سایر بیماریهای آمیزشی جلوگیری کند.
مطلع کردن شریک جنسی و درمان پیشگیرانه
اگر آزمایشات نشان دهد که شما یک عفونت آمیزشی دارید، شرکای جنسی شما از جمله شریک فعلی و هر شریک دیگری که در طول سه ماه تا یک سال گذشته داشتهاید باید در مورد آن مطلع شوند تا بتوانند آزمایش بدهند. این اشخاص در صورت آلوده بودن، میتوانند تحت درمان قرار گیرند.
اطلاعرسانی به شریک جنسی میتواند به محدود کردن شیوع بیماریهای آمیزشی، به ویژه برای سیفلیس و اچآیوی کمک کند. این کار همچنین افراد در معرض خطر را به سمت دریافت مشاوره و درمان مناسب سوق میدهد و از آنجا که امکان ابتلای مجدد به برخی از بیماریهای آمیزشی وجود دارد، مطلع کردن شریک جنسی، خطر ابتلای مجدد شما را کاهش میدهد.
مقابله با مشکل و دریافت حمایت
فهمیدن اینکه به یک بیماری یا عفونت آمیزشی مبتلا شدهاید میتواند واقعهای آسیبزا و تروماتیک باشد. اگر حدس بزنید شریک جنسیتان به شما خیانت کرده، ممکن است عصبانی شوید، یا اگر دیگران را آلوده کرده باشید، شاید احساس شرمندگی کنید. به یاد داشته باشید که در بدترین موارد، یک عفونت آمیزشی حتی با بهترین مراقبتهای موجود میتواند باعث بیماری مزمن و مرگ شود. این پیشنهادها ممکن است به شما در مقابله با بیماریهای آمیزشی کمک کند:
برای سرزنش کردن عجله نکنید: فوراً فرض نکنید که شریک زندگیتان به شما خیانت کرده است. یکی از شما یا هر دو ممکن است توسط شریک جنسی قبلی آلوده شده باشید.
با پزشکتان سلامت صادق باشید: وظیفهٔ پزشک قضاوت کردن شما نیست، بلکه ارائه درمان و جلوگیری از گسترش بیماریهای آمیزشی است. هر چیزی که به او بگویید محرمانه میماند. هدف و اولویت اول سلامت شماست، پس هر چیزی را فعلاً از اولویت اولتان خارج کنید.