منوراژی: خونریزی شدید قاعدگی
اگر شما هم فکر میکنید خونریزی پریود شدید یا طولانی دارید، ابتدا باید بدانید علائم منوراژی را دارید یا همه چیز طبیعی است و فقط کمی نگران هستید. در این مطلب با منوراژی یا خونریزی شدید قاعدگی آشنا شوید.
منوراژی یا خونریزی شدید قاعدگی
منوراژی (Menorrhagia) اصطلاحی پزشکی برای دورههای قاعدگی است که خونریزی آنها به شکلی غیرطبیعی شدید یا طولانی است. اگرچه خونریزی شدید قاعدگی یک نگرانی رایج است، اما خونریزی بیشتر زنان آنقدر شدید نیست که با تعریف منوراژی مطابقت داشته باشد.
در صورت داشتن منوراژی، شما نمیتوانید فعالیتهای روزانهٔ زندگی خود را در طول قاعدگی انجام دهید، زیرا خونریزی و دردهای شکمی خیلی زیادی دارید. همچنین، منوراژی میتواند باعث کمخونی شود. اگر به دلیل خونریزی شدید از قاعدگی خود میترسید، با پزشکتان صحبت کنید. درمانهای مؤثر زیادی برای منوراژی وجود دارد.
علائم خونریزی شدید پریود
علائم و نشانههای منوراژی میتواند شامل موارد زیر باشد:
- خیس شدن کامل یک یا چند نوار بهداشتی یا تامپون در هر ساعت برای ساعتهای متوالی
- نیاز به استفاده همزمان از دو نوار بهداشتی برای کنترل جریان قاعدگی
- نیاز به بیدار شدن برای تعویض نوار بهداشتی در طول شب
- ادامه یافتن خونریزی برای بیش از یک هفته
- دفع لختههای خون بزرگتر از یک سکهٔ معمولی
- درد مداوم در قسمت پایین شکم در طول پریود
- محدود کردن فعالیتهای روزانه به دلیل جریان شدید خون قاعدگی
- علائم کمخونی، مانند خستگی، احساس فرسودگی یا تنگی نفس
علل خونریزی شدید پریود
در برخی موارد، علت خونریزی شدید قاعدگی ناشناخته است، اما برخی بیماریها میتواند باعث منوراژی شود. علل شایع منوراژی عبارتاند از:
- عدم تعادل هورمونی. در یک چرخهٔ قاعدگی طبیعی، تعادل بین هورمونهای استروژن و پروژسترون مقدار پوشش داخلی رحم (آندومتر) را که در طول قاعدگی میریزد، تنظیم میکند. اگر عدم تعادل هورمونی رخ دهد، آندومتر بیش از حد رشد میکند و در نهایت از طریق خونریزی شدید قاعدگی ریزش میکند. برخی بیماریها، از جمله سندرم تخمدان پلیکیستیک (PCOS)، مقاومت به انسولین، مشکلات تیروئید یا چاقی میتوانند باعث عدم تعادل هورمونی شوند.
- اختلال در عملکرد تخمدانها. اگر تخمدانها در طول چرخهٔ قاعدگی تخمک آزاد نکنند، بدن برخلاف یک چرخهٔ قاعدگی طبیعی، هورمون پروژسترون را تولید نمیکند. این منجر به عدم تعادل هورمونی میشود و ممکن است به منوراژی بینجامد.
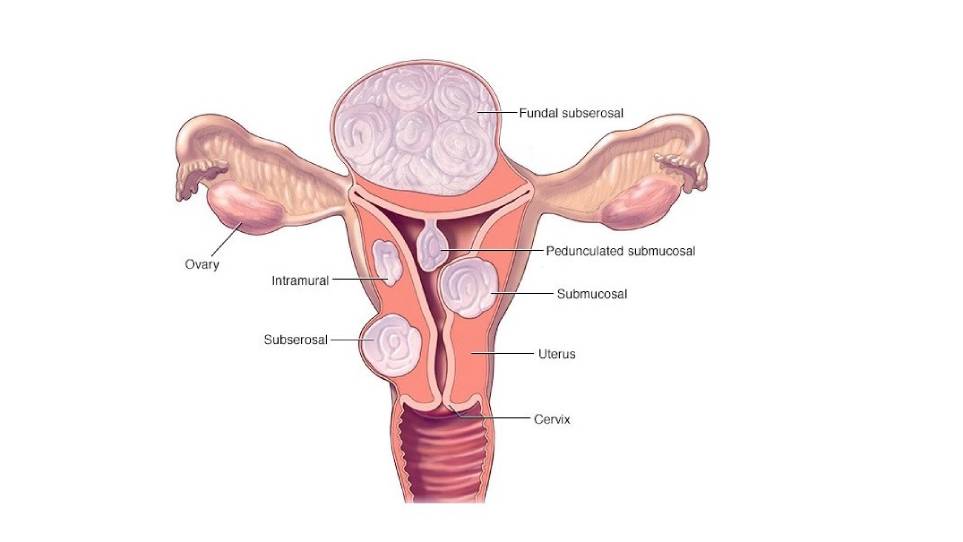
- فیبروم رحم. این تومورهای غیرسرطانی خوشخیم رحم در سالهای باروری ظاهر میشوند. فیبرومهای رحمی ممکن است باعث خونریزی شدیدتر از حد معمول یا طولانیمدت قاعدگی شوند.
- پولیپ. این تودههای کوچک و خوشخیم روی پوشش داخلی رحم ممکن است باعث خونریزی شدید یا طولانیمدت قاعدگی شوند.
- آدنومیوز. این وضعیت زمانی رخ میدهد که غدد آندومتر به داخل عضلهٔ رحم نفوذ میکنند و اغلب باعث خونریزی شدید و پریودهای دردناک میشوند.
- دستگاه داخل رحمی (IUD). منوراژی یک عارضهٔ جانبی شناختهشدۀ استفاده از دستگاههای داخل رحمی غیرهورمونی (آییودی) برای کنترل بارداری است. پزشک میتواند به شما کمک کند یک روش جایگزین پیدا کنید.
- سرطان. سرطان رحم و سرطان دهانهٔ رحم میتوانند باعث خونریزی بیش از حد قاعدگی شوند، به خصوص اگر در دوران یائسگی اتفاق بیفتند یا در گذشته تست پاپ اسمیر نتایجی غیرطبیعی نشان داده است.
- اختلالات خونریزی ارثی. برخی از اختلالات خونریزی، مانند بیماری فون ویلبراند که در آن کمبود یا نقصی در یک عامل مهم انعقاد خون وجود دارد، میتوانند باعث خونریزی غیرطبیعی قاعدگی شوند.
- داروها. برخی داروها، از جمله داروهای ضدالتهاب، داروهای هورمونی مانند استروژن و پروژستینها، داروهای ضدانعقاد مانند وارفارین (کومادین، جانتوون) یا انوکساپارین (Lovenox) میتوانند در خونریزی شدید یا طولانی قاعدگی نقش داشته باشند. برخی داروها، مانند آسپرین نیز میتوانند باعث افزایش خونریزی شوند.
- سایر شرایط پزشکی. تعدادی از بیماریهای دیگر، از جمله بیماری کبد یا کلیه، بیماری تیروئید یا بیماری التهابی لگن ممکن است با منوراژی همراه باشند. وقتی منوراژی نشانهٔ عارضهٔ دیگری مانند بیماری تیروئید باشد، درمان آن بیماری معمولاً منجر به سبکتر شدن پریود میشود.
- عوارض بارداری. یک پریود سنگین و دیرتر از موعد ممکن است به دلیل سقط جنین باشد. بارداری خارج رحمی نیز میتواند به خونریزی غیرعادی منجر شود. یکی دیگر از علل خونریزی شدید در دوران بارداری، محل غیرعادی جفت، مثلاً جفت کمارتفاع یا جفت سرراهی است.
پزشکان هنوز نتوانستهاند علت خونریزی شدید را در نیمی از زنانی که منوراژی دارند، پیدا کنند. اگر خونریزی غیرمعمول دارید و پزشک متخصص زنان در طول ویزیت معمول مشکلی پیدا نکرده است، باید از نظر اختلال خونریزی مورد آزمایش قرار بگیرید.
عوامل افزایشدهنده در خونریزی قاعدگی شدید
منوراژی یکی از شایعترین مشکلاتی است که زنان به پزشک خود گزارش میدهند. عوامل خطرساز با توجه به سن شما و اینکه آیا بیماری دیگری دارید که میتواند عامل منوراژی باشد، متفاوت است. در یک چرخهٔ قاعدگی طبیعی، آزاد شدن تخمک از تخمدانها باعث تولید پروژسترون در بدن میشود. پروژسترون هورمون زنانهای است که بیشترین مسئولیت را در منظم نگه داشتن قاعدگی دارد. هنگامی که تخمکگذاری صورت نمیگیرد، پروژسترون ناکافی میتواند باعث خونریزی شدید قاعدگی شود.
منوراژی در دختران نوجوان معمولاً به دلیل نبود تخمکگذاری است. دختران نوجوان، به ویژه در سال اول پریود شدن، مستعد چرخههای قاعدگی بدون تخمکگذاری هستند. منوراژی در زنان بزرگتری که در سنهای باروری هستند معمولاً به دلیل ناهنجاریهای رحمی از جمله فیبروم، پولیپ و آدنومیوز است. با این حال، مشکلات دیگری مانند سرطان رحم، اختلالات خونریزی، عوارض جانبی داروها و بیماریهای کبدی یا کلیوی میتوانند از عوامل مؤثر در منوراژی باشند.
عوارض ثانویهٔ خونریزی شدید پریود
خونریزی بیش از حد یا طولانیمدت قاعدگی میتواند منجر به مشکلات سلامت دیگری از جمله موارد زیر شود:
کمخونی: منوراژی میتواند با کاهش تعداد گلبولهای قرمز در گردش باعث کمخونی ناشی از خونریزی شود. تعداد گلبولهای قرمز در گردش بر اساس هموگلوبین اندازهگیری میشود. هموگلوبین پروتئینی است که گلبولهای قرمز خون را قادر میسازد اکسیژن را به بافتهای بدن برسانند. کمخونی ناشی از فقر آهن زمانی رخ میدهد که بدن تلاش میکند تا با استفاده از ذخایر آهن خود هموگلوبین بیشتری تولید کند و در نتیجه گلبولهای قرمز ازدسترفته را جبران کند. این هموگلوبینها سپس میتوانند اکسیژن را از طریق گلبولهای قرمز به بافتهای بدن حمل کنند. منوراژی ممکن است سطح آهن را به اندازهای کاهش دهد که خطر کمخونی فقر آهن افزایش یابد. علائم و نشانههای کمخونی شامل رنگپریدگی پوست، ضعف و خستگی است. اگرچه رژیم غذایی در کمخونی فقر آهن نقش دارد، اما این مشکل با قاعدگیهای سنگین پیچیدهتر میشود.
درد شدید: خونریزی شدید قاعدگی، ممکن است با انقباضات دردناک قاعدگی به نام دیسمنوره همراه باشد. گاهی اوقات دردهای مرتبط با منوراژی به اندازهای شدید هستند که نیاز به ارزیابی پزشکی دارند.
تشخیص خونریزی پریود شدید
پزشک برای تشخیص منوراژی در مورد سابقهٔ پزشکی و دورههای قاعدگی شما سؤال خواهد کرد. او ممکن است سؤالاتی مانند موارد زیر را از شما بپرسد:
- اولین قاعدگی خود را چه سنی تجربه کردید؟
- سیکل قاعدگی شما چند روز است؟
- پریود شما معمولاً چند روز طول میکشد؟
- چند روز از پریود خود را سنگین تلقی میکنید؟
- دورههای پریود چه اثری روی کیفیت زندگی شما دارند؟
همچنین ممکن است پزشک از شما بپرسد آیا کسی از نزدیکان شما خونریزی سنگین قاعدگی دارد یا نه. ممکن است از شما خواسته شود که در یک دفترچه، روزهای خونریزی و روزهای بدون خونریزی، شدت خونریزی و تعداد نوار بهداشتی یا تامپونی را که برای کنترل آن نیاز دارید، ثبت کنید. پزشک سپس یک معاینهٔ لگنی انجام میدهد و ممکن است یک یا چند آزمایش یا پروسه را توصیه کند، از جمله:
- آزمایش خون. نمونه خون میتواند از نظر کمبود آهن (کمخونی) و سایر بیماریها، مانند اختلالات تیروئید یا اختلالات لخته شدن خون مورد ارزیابی قرار گیرد.
- تست پاپ اسمیر. در این آزمایش، سلولهایی از دهانهٔ رحم جمعآوری میشوند و از نظر عفونت، التهاب یا تغییراتی که ممکن است سرطانی باشند یا منجر به سرطان شوند، مورد آزمایش قرار میگیرند.
- بیوپسی آندومتر. پزشک ممکن است نمونه بافتی را از پوشش داخلی رحم (اندومتریوم) جمعآوری کند تا توسط آسیبشناس از لحاظ سرطان و سایر ناهنجاریهای سلولی بررسی شود. این کار دردی شبیه یک پریود شدید ایجاد میکند اما معمولاً پس از پایان بیوپسی از بین میرود. مطلب نمونهبرداری رحم را ببینید.
- سونوگرافی. در این روش عکسبرداری از امواج صوتی برای تولید تصاویری از رحم، تخمدانها و لگن استفاده میشود. با این آزمایش، پزشک میتواند نحوهٔ کار این اندامها و جریان خون شما را بررسی کند.
- دیلاتاسیون و کورتاژ (D&C). یک روش تشخیصیدرمانی است که میتواند برای یافتن و درمان علت خونریزی استفاده شود. دیلاتاسیون و کورتاژ D&C یک روش ساده است که اغلب در اتاق عمل انجام میشود، اما بعد از آن مجبور نیستید در بیمارستان بمانید. ممکن است به شما داروهایی داده شود تا در طول عمل بخوابید، یا ممکن است فقط ناحیهٔ مورد نظر را بیحس کنند.
بر اساس نتایج آزمایشهای اولیه، پزشک ممکن است آزمایشهای بیشتری را توصیه کند، از جمله:
- سونوهیستروگرافی (Sonohysterogram). طی این آزمایش، مایعی از طریق یک لوله و از مسیر واژن و دهانهٔ رحم به داخل رحم تزریق میشود. سپس پزشک از سونوگرافی برای بررسی وجود مشکل در پوشش داخلی رحم استفاده میکند. در طول این پروسه، انقباضات شکمی یا فشار خفیف تا متوسطی ممکن است احساس شود.
- هیستروسکوپی (Hysteroscopy). این معاینه شامل وارد کردن یک ابزار نازک و نورانی از مسیر واژن و دهانهٔ رحم به داخل رحم است که به پزشک اجازه میدهد تا داخل رحم را ببیند و وجود فیبروم، پولیپ یا مشکلات دیگر را بررسی کند. ممکن است برای انجام هیستروسکوپی از بیهوشی عمومی یا موضعی استفاده شود.
پزشکان تنها زمانی میتوانند از تشخیص منوراژی مطمئن شوند که سایر اختلالات قاعدگی، بیماریها یا داروها به عنوان علل احتمالی یا تشدیدکنندهٔ این وضعیت رد شده باشند.
درمان خونریزی پریود شدید
درمان خاص منوراژی به یک سری فاکتورها ارتباط دارد، از جمله:
- سلامت کلی و سابقهٔ پزشکی شما
- علت و شدت بیماری
- تحمل شما نسبت به داروها، پروسهها یا درمانهای خاص
- احتمال اسنگینتر شدن قاعدگی شما
- برنامههای آیندهٔ شما برای فرزندآوری
- اثر منوراژی روی سبک زندگی شما
- نظر یا ترجیح شخصی شما
به عنوان مثال، برخی از زنان نمیخواهند پریود شوند، برخی میخواهند بدانند معمولاً چه زمانی پریود میشوند و برخی فقط میخواهند میزان خونریزی خود را کاهش دهند. برخی از زنان میخواهند مطمئن شوند که هنوز هم میتوانند در آینده بچهدار شوند. برخی دیگر بیش از آنکه بخواهند میزان خونریزی را کمتر کنند، میخواهند درد را کاهش دهند. برخی از درمانها ادامهدار است و برخی دیگر یک بار انجام میشود. شما باید در مورد همهٔ گزینههای خود با پزشک صحبت کنید تا بفهمید کدام روش برای شما بهتر است. در ادامه فهرستی از درمانهای رایجتر منوراژی توضیح داده شده است.

داروهای خونریزی پریود شدید
درمان دارویی برای منوراژی ممکن است شامل موارد زیر باشد:
- داروهای ضدالتهاب غیراستروئیدی (NSAIDs). این داروها (مانند ایبوپروفن یا ناپروکسن سدیم) به کاهش خونریزی قاعدگی کمک میکنند. داروهای ضدالتهاب غیراستروئیدی این مزیت را نیز دارند که در تسکین دردهای قاعدگی مؤثر هستند.
- داروهای ضدفیبرینولیتیک (Tranexamic acid) ترانگزامیک اسید، اسید آمینوکاپروئیک. این داروها با جلوگیری از فروپاشی لخته پس از تشکیل آن به کاهش خونریزی قاعدگی کمک میکنند و فقط باید در طول خونریزی مصرف شوند.
- داروهای ضدبارداری خوراکی. علاوه بر کنترل بارداری، داروهای ضدبارداری خوراکی میتوانند به تنظیم چرخههای قاعدگی و کاهش دورههای خونریزی بیش از حد یا طولانی قاعدگی کمک کنند.
- پروژسترون خوراکی. هورمون پروژسترون میتواند به اصلاح عدم تعادل هورمونی و کاهش منوراژی کمک کند.
- هورموندرمانی. داروهایی که شامل استروژن یا پروژسترون هستند به کاهش خونریزی کمک میکنند.
- آییودی هورمونی (Liletta، Mirena). این دستگاه داخل رحمی نوعی پروژستین به نام لوونورژسترل (levonorgestrel) را آزاد میکند که باعث نازک شدن پوشش داخلی رحم و کاهش جریان خون قاعدگی و انقباضات شکمی میشود.
- اسپری بینی دسموپرسین (Stimate). این اسپری برای جلوگیری از خونریزی در افرادی که مبتلا به برخی اختلالات خونریزی مانند بیماری فون ویلبراند و هموفیلی خفیف هستند، استفاده میشود. دسموپرسین یک پروتئین لختهکننده را آزاد میکند که در پوشش داخلی شریانها ذخیره میشود، به لخته شدن خون کمک میکند و به طور موقت سطح این پروتئینها در خون را افزایش میدهد.
- مکمل آهن. مکمل آهن میتواند در صورت بروز علائم کمخونی، آهن بیشتری به خون شما وارد تا به حمل اکسیژن کمک کند.
اگر منوراژی ناشی از مصرف داروهای هورمونی دارید، ممکن است شما و پزشکتان بتوانید با تغییر دارو یا قطع آن، این بیماری را درمان کنید. اگر به دلیل منوراژی دچار کمخونی نیز هستید، ممکن است پزشک مصرف منظم مکملهای آهن را به شما توصیه کند. اگر سطح آهن شما پایین است اما هنوز دچار کمخونی نشدهاید، میتوانید به جای اینکه منتظر بمانید تا کمخون شوید، مصرف مکملهای آهن را شروع کنید.
پروسههای درمانی
اگر درمان دارویی ناموفق باشد، ممکن است به جراحی برای منوراژی نیاز داشته باشید. گزینههای درمانی جراحی شامل موارد زیر است:
اتساع و کورتاژ (D&C): در این پروسه که برای تشخیص علت منوراژی نیز میتواند استفاده شود، پزشک دهانهٔ رحم را باز میکند (اتساع) و سپس لایهٔ بالایی بافت دیوارهٔ رحم را میخراشد یا با مکش جدا میکند تا خونریزی قاعدگی را کاهش دهد. اگرچه این پروسه رایج است و اغلب خونریزی حاد یا فعال را با موفقیت درمان میکند، اما ممکن است در صورت عود منوراژی به انجام مجدد آن نیاز داشته باشید. ممکن است در طول اتساع و کورتاژ از بیهوشی عمومی یا موضعی استفاده شود.
هیستروسکوپی جراحی (Hysteroscopy): در این جراحی از یک ابزار ویژه برای مشاهدهٔ داخل رحم استفاده میشود. همان ابزار میتواند برای کمک به برداشتن پولیپها و فیبرومها، اصلاح ناهنجاریهای رحم، و برداشتن پوشش داخلی رحم برای مدیریت جریان سنگین قاعدگی استفاده شود.
آمبولیزاسیون شریان رحمی (Uterine artery embolization): برای زنانی که منوراژی آنها ناشی از فیبروم است، هدف از آمبولیزاسیون کوچک کردن هر گونه فیبروم در رحم با انسداد عروق رحمی و قطع کردن جریان خون ارسالی به فیبرومهاست. در طول آمبولیزاسیون شریان رحمی، جراح یک کاتتر را از طریق شریان بزرگ ران (شریان فمورال) به شریانهای رحمی هدایت میکند. در آنجا، موادی به شریانها تزریق میشود که جریان خون ارسالی به فیبروم را کاهش میدهد.
جراحی سونوگرافی متمرکز (Focused ultrasound surgery): جراحی سونوگرافی متمرکز نیز مثل آمبولیزاسیون شریان رحمی، خونریزی ناشی از فیبروم را با کوچک کردن فیبروم درمان میکند. در این روش از امواج سونوگرافی برای تخریب بافت فیبروم استفاده میشود. این پروسه نیازی به ایجاد برش جراحی ندارد.
میومکتومی (Myomectomy): پروسهٔ میومکتومی شامل برداشتن فیبرومهای رحمی با جراحی است. با توجه به اندازه، تعداد و محل فیبرومها، جراح ممکن است میومکتومی را با استفاده از جراحی باز شکم، از طریق چند برش کوچک (لاپاروسکوپی)، یا از طریق واژن و دهانهٔ رحم (هیستروسکوپی) انجام دهد.
فرسایش آندومتر (Endometrial ablation): این پروسه شامل تخریب (ابلیشن) پوشش داخلی رحم (آندومتر) است. در این روش از لیزر، فرکانس رادیویی یا حرارت اعمالشده به آندومتر برای تخریب همه یا قسمتی از بافت آندومتر استفاده میشود. پس از انجام ابلیشن آندومتر، بیشتر زنان قاعدگی بسیار سبکتری دارند و برخی نیز دیگر پریود نمیشوند. بارداری پس از فرسایش آندومتر عوارض مرتبط زیادی دارد. اگر فرسایش آندومتر انجام دادهاید، استفاده از روشهای پیشگیری از بارداری مطمئن یا دائمی تا زمان یائسگی توصیه میشود.
برداشتن آندومتر یا رزکسیون آندومتر (Endometrial resection): در این جراحی از یک حلقهٔ سیمی الکتریکی برای برداشتن همه یا قسمتی از پوشش داخلی رحم استفاده میشود. هر دو روش فرسایش آندومتر و برداشتن آندومتر برای زنانی که خونریزی قاعدگی بسیار شدیدی دارند مفید است. برخی زنان پس از رزکسیون دیگر پریود نمیشوند و برخی پریود سبکتری خواهند داشت. بارداری بعد از انجام این جراحی توصیه نمیشود.
هیسترکتومی: هیسترکتومی که در آن رحم و دهانهٔ رحم برداشته میشود، یک درمان دائمی است که باعث از دست دادن امکان بارداری و پایان دورههای قاعدگی میشود. هیسترکتومی یک جراحی عمده است که تحت بیهوشی انجام میشود و نیاز به بستری شدن در بیمارستان دارد. اگر تخمدانها نیز برداشته شود (اووفورکتومی دوطرفه) ممکن است منجر به یائسگی زودرس شود. بسیاری از این پروسههای جراحی به صورت سرپایی انجام میشوند. اگرچه ممکن است برای برخی از آنها به بیهوشی عمومی نیاز داشته باشید، اما احتمالاً میتوانید در همان روز به خانه بروید. اما میومکتومی شکمی یا هیسترکتومی معمولاً مستلزم بستری شدن در بیمارستان هستند.

زمان مراجعه به پزشک برای خونریزی پریود زیاد
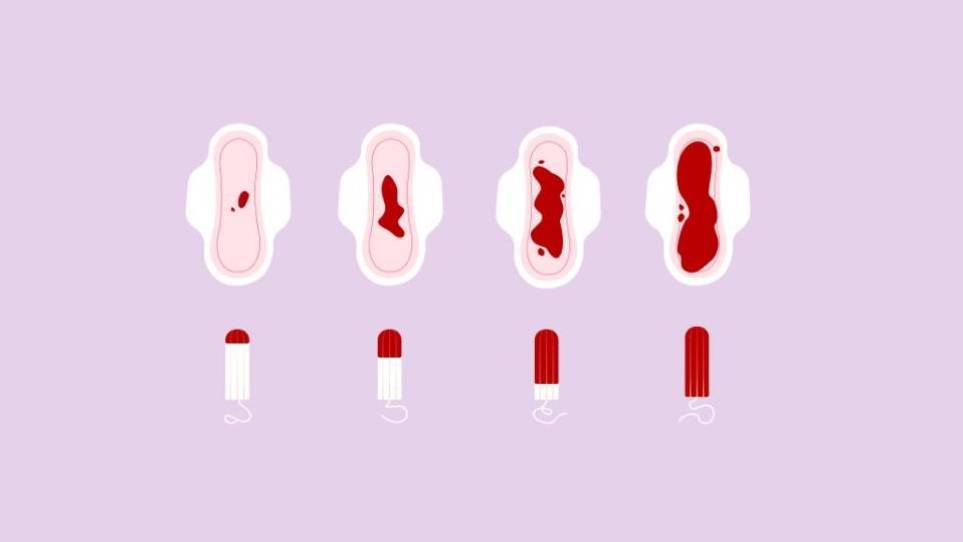
چه زمانی باید به پزشک مراجعه کرد؟ تشخیص اینکه آیا خونریزی شدید قاعدگی دارید یا نه کار آسانی نیست، زیرا هر فردی برداشت متفاوتی از «خونریزی شدید» دارد. معمولاً خونریزی قاعدگی حدود چهار تا پنج روز طول میکشد و مقدار خون ازدسترفته کم است، یعنی حدود دو تا سه قاشق غذاخوری. با این حال، زنانی که منوراژی دارند معمولاً بیش از هفت روز خونریزی دارند و دو برابر بیشتر خون از دست میدهند. اگر علائم زیر را تجربه کردید، به پزشک مراجعه کنید:
- خونریزی واژینالی آنقدر شدید که حداقل یک نوار بهداشتی یا تامپون را در هر ساعت برای بیش از دو ساعت خیس میکند.
- خونریزی که بیش از هفت روز ادامه مییابد.
- خونریزی بین پریودها یا خونریزی واژینال نامنظم دارید.
- هر گونه خونریزی واژینال پس از یائسگی دارید.
آماده شدن برای ویزیت پزشک
منوراژی در بین زنان شایع است. اما، بسیاری از زنان نمیدانند که میتوانند برای آن از پزشکان کمک بگیرند. برخی زنان نیز کمک نمیگیرند، زیرا از صحبت با پزشک در مورد مشکل خود خجالت میکشند. اما صحبت صریح و بیپرده با پزشک برای اطمینان از تشخیص درست و دریافت درمان مناسب بسیار مهم است. پس اگر پریودهای شما آنقدر سنگین است که زندگی عادی شما را محدود میکند، از پزشک خود وقت بگیرید. اطلاعاتی وجود دارد که به شما کمک میکند تا برای ویزیت خود آماده شوید و بدانید که باید از پزشک چه انتظاراتی داشته باشید. کارهایی که میتوانید برای آمادگی ویزیت پزشک انجام دهید اینهاست:
- بپرسید آیا دستورالعملی برای قبل از ویزیت وجود دارد یا خیر. ممکن است پزشک از شما بخواهد که چرخههای قاعدگی خود را روی تقویم ثبت کنید و مدتزمان و شدت خونریزی را نیز یادداشت کنید.
- علائمی را که تجربه میکنید و مدتزمان آنها را یادداشت کنید. علاوه بر دفعات و حجم خونریزی پریودها، سایر علائمی که معمولاً در حوالی دورهٔ قاعدگی رخ میدهند، مانند حساسیت سینهها، دردهای قاعدگی یا درد لگن را نیز به پزشک بگویید.
- اطلاعات شخصی کلیدی، از جمله تغییرات اخیر یا عوامل استرسزا در زندگی خود را بنویسید. این عوامل میتوانند روی چرخهٔ قاعدگی تأثیر بگذارند.
- فهرستی از اطلاعات کلیدی پزشکی خود، از جمله سایر بیماریهایی که برای آنها تحت درمان هستید و نام داروها، ویتامینها یا مکملهایی که مصرف میکنید، تهیه کنید.
- سؤالاتی را که از پزشک دارید، بنویسید تا بیشترین استفاده را از مدتزمان ویزیت داشته باشید.
در حینی که منتظر وقت ویزیت هستید، با اعضای خانوادهٔ خود صحبت کنید تا ببینید که آیا از بستگان شما کسی مبتلا به اختلالات خونریزی تشخیص داده شده است یا خیر. علاوه بر این، شروع به یادداشتبرداری در مورد تعداد دفعات و میزان خونریزی در طول هر ماه کنید. برای ردیابی حجم خونریزی، تعداد تامپونها یا نوار بهداشتیهایی را که در طول یک دورهٔ متوسط پریود خیس کردهاید بشمارید.