جفت سرراهی
جفت سرراهی میتواند مشکلات زیادی را برای مادر به وجود آورد. این مطلب به بررسی انواع جفت سرراهی، تشخیص آنها، عواقب آن برای مادر و جنین و اقدامات مراقبتی پس از تشخیص آن پرداخته است.
جفت سرراهی
جفت، اندامی مسطحشکل است که در حالت معمول در بخش فوقانی رحم قرار گرفته است و مواد مغذی را از طریق بند ناف به کودک منتقل میکند.
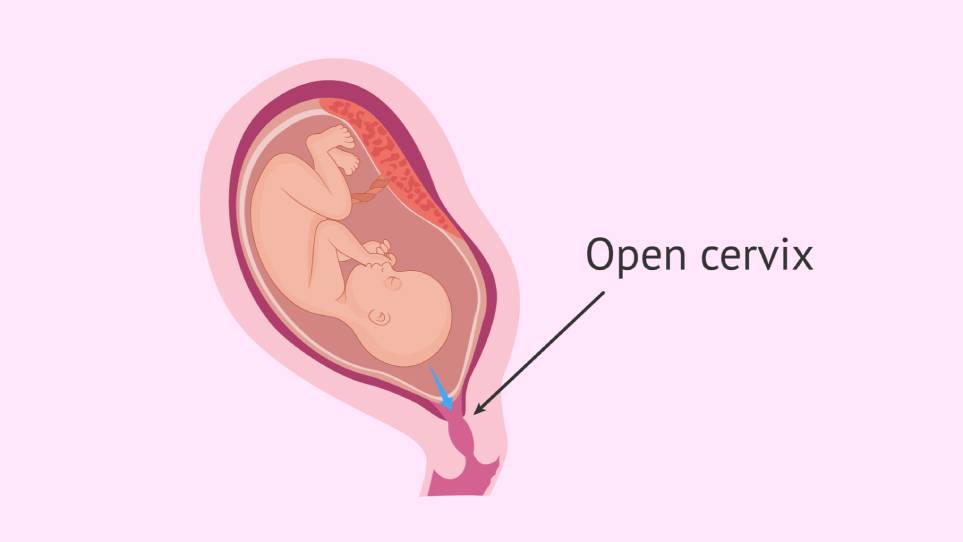
جفت سرراهی به وضعیتی گفته میشود که جفت به صورت غیرطبیعی در قسمت تحتانی رحم قرار میگیرد و باعث انسداد کامل یا بخشی از دهانۀ رحم میشود.
انواع جفت سرراهی
با تشخیص جفت سرراهی در اوایل بارداری، معمولاً مشکل خاصی ایجاد نمیشود، اما اگر این جفت در ماههای آخر بارداری همچنان در کنارۀ دهانۀ رحم قرار داشته باشد، میتواند منجر به بروز خونریزی و اختلالات دیگری شود که در برخی موارد نیاز به زایمان پیش از موعد دارد. در صورت وجود جفت سرراهی در زمان زایمان، باید از عمل سزارین استفاده کرد.
وقتی جفت، دهانۀ رحم را به طور کامل مسدود کند، به آن جفت سرراهی کامل میگویند. اگر جفت در حاشیۀ دهانۀ رحم قرار گرفته باشد، به آن جفت سرراهی حاشیهای یا مارجینال میگویند و زمانی که جفت هنگام باز شدن رحم، بخشی از دهانۀ آن را مسدود میکند، از اصطلاح جفت سرراهی نسبی یا پارشیال استفاده میشود. اگر لبۀ جفت در فاصلهای نزدیک به دهانۀ رحم قرار داشته باشد ولی بر روی دهانۀ آن نباشد، وضعیت جفت پایین نامیده میشود.
تشخیص جفت سرراهی
در اواسط دوران بارداری و معمولاً بین هفتههای ۱۶ تا ۲۰، محل قرارگیری جفت با سونوگرافی بررسی میشود و در صورت نیاز، وضعیت جفت نیز بررسی خواهد شد. در صورت تشخیص جفت سرراهی یا جفت پایین در سونوگرافی اواسط بارداری، زیاد نگران نشوید، زیرا با پیشرفت بارداری، جفت به احتمال زیاد از دهانۀ رحم فاصله میگیرد و این مشکل حل خواهد شد.
از آنجا که جفت به رحم پیوند خورده است، در واقع جابهجایی در آن صورت نمیگیرد، اما ممکن است با بزرگ شدن رحم، فاصلۀ آن از دهانۀ رحم بیشتر شود. همچنین احتمال دارد هنگام رشد جفت به مرور زمان، جفت به سمت جریان خون بیشتر رشد کند که در قسمت فوقانی رحم است.
با تشخیص جفت سرراهی در سونوگرافی سه ماهۀ دوم، معمولاً سونوگرافی دیگری در اوایل سه ماهۀ سوم برای ارزیابی مجدد محل قرارگیری جفت انجام میشود. در صورت بروز هر گونه خونریزی واژینال در این زمان باید آزمایش سونوگرافی برای شناسایی علت آن انجام شود. تنها درصد کمی از زنانی که پیش از هفتۀ ۲۰ با مشکل جفت پایین یا جفت سرراهی مواجه هستند، در زمان زایمان نیز این مشکل را دارند. احتمال ماندگاری جفت سرراهی کامل که دهانۀ رحم را مسدود کرده، بیشتر از جفت حاشیهای یا جفت پایین است.
مشکلات و عوارض جفت سرراهی برای مادر و جنین
جفت سرراهی احتمال خونریزی شدید مادر را در دوران بارداری، در زمان زایمان و پس از آن افزایش میدهد. پزشک پس از خارج کردن نوزاد در زایمان سزارین، جفت را نیز از رحم خارج میکند و پس از آن معمولاً به مادر پیتوسین تزریق میشود. پیتوسین باعث انقباض رحم میشود که این امر به کاهش خونریزی محل اتصال جفت کمک میکند، اما در مورد جفت سرراهی، جفت در قسمت تحتانی رحم قرار گرفته است که انقباضات آن کمتر از قسمت فوقانی است. به همین دلیل، انقباضات این ناحیه تأثیر چندانی در توقف خونریزی ندارد. در زنانی که با مشکل جفت سرراهی روبهرو هستند، احتمال زیادی وجود دارد که دچار عارضۀ دیگری به نام چسبندگی جفت شوند.
در این حالت، جفت خیلی عمیق به دیوارۀ رحم میچسبد و جداسازی آن هنگام زایمان دشوار میشود. چسبندگی جفت میتواند باعث خونریزی شدید شود که در نتیجه نیاز به تزریق خون زیاد در زمان زایمان است. این امر میتواند سلامت مادر را تهدید کند و ممکن است برای جلوگیری از خونریزی نیاز به عمل هیسترکتومی (hysterectomy) برای خارج کردن تمام یا بخشی از رحم باشد.
با توجه به روند رو به رشد عمل سزارین در مادرهای باردار، عارضۀ چسبندگی جفت نیز روند صعودی داشته است. داشتن یک عمل سزارین قبلی، ریسک داشتن چسبندگی جفت را در مادرانی که جفت سرراهی دارند به میزان چشمگیری افزایش میدهد. اگر با تشخیص پزشک برای درمان خونریزی، نیاز به زایمان پیش از موعد وجود داشته باشد، نوزاد در معرض ع.ارض ناشی از تولد پیش از موعد مانند مشکلات تنفسی و وزن کم هنگام تولد خواهد بود.
عوامل افزایش احتمال جفت سرراهی
در بسیاری از زنانی که با مشکل جفت سرراهی روبهرو هستند، هیچ عامل خطرساز مشخصی وجود ندارد، اما اگر موارد زیر در مورد شما صادق است، احتمال ابتلا به این عارضه در شما بیشتر خواهد بود:
- در بارداری قبلی خود جفت سرراهی داشتهاید.
- سابقۀ عمل سرازین دارید؛ هرچه تعداد سزارین بیشتر باشد به همان نسبت، خطر آن نیز بیشتر خواهد بود.
- سابقۀ دیگر عملهای جراحی رحم مانند کورتاژ تشخیصی (d&c) یا برداشتن فیبروئید دارید.
- بارداری دو یا چندقلو دارید.
- دخانیات و مخدر مصرف میکنید.
همچنین با افزایش تعداد زایمان و بالا رفتن سن مادر، خطر ابتلا به این عارضه افزایش پیدا میکند.
اقدامات مراقبتی در صورت تشخیص جفت سرراهی
با انجام سونوگرافی سه ماه سوم و تشخیص این که جفت هنوز بخش زیادی از دهانۀ رحم را پوشانده است یا در نزدیکی آن قرار دارد، پزشک، منع رابطۀ جنسی را توصیه میکند و نزدیکی جنسی یا معاینۀ واژنی تا انتهای دوران بارداری ممنوع خواهد بود. همچنین توصیه میشود که فرد استراحت کند و از انجام فعالیتهای ورزشی یا کارهای دیگری که ممکن است باعث تحریک خونریزی واژن شود، پرهیز کند.
در صورت تشخیص جفت سرراهی در اواخر سه ماهۀ سوم، زایمان تنها از طریق سزارین امکانپذیر خواهد بود، زیرا جفت سرراهی، مسیر خروج نوزاد را کاملاً مسدود میکند. حتی اگر جفت بر روی حاشیۀ دهانۀ رحم قرار داشته باشد، باز هم در اکثر موارد، نیاز به عمل سزارین دارید، زیرا باز شدن دهانۀ رحم میتواند باعث خونریزی شدید جفت شود.
در سه ماهۀ سوم بارداری احتمال دارد کمی خونریزی واژینال بدون درد وجود داشته باشد. در صورت خونریزی یا انقباضات شدید، فرد باید در بیمارستان بستری شود. خونریزی زمانی اتفاق میافتد که دهانۀ رحم کشیده یا باز میشود، این موضوع باعث اختلال در عروق خونی و پاره شدن آنها و در نتیجه خونریزی میشود. در صورت خونریزی، اتفاقهای پس از آن بستگی به زمان باقیمانده از بارداری، شدت خونریزی و حال عمومی مادر و کودک دارد. پزشک در صورت نیاز و برای جلوگیری از تداخل و ناسازگاری خونی مادر و جنین ممکن است تزریق پادتن rh را تجویز کند.
هنگامی که مادر در اواخر دورۀ بارداری باشد، زایمان کودک بلافاصله با انجام عمل سزارین صورت خواهد گرفت و اگر هنوز زمان زایمان فرا نرسیده باشد، ولی شرایط کودک نامناسبی باشد یا مادر خونریزی شدیدی داشته باشد، باز هم به سرعت عمل زایمان سزارین صورت میگیرد. در غیر این صورت، مادر تا پایان خونریزی در بیمارستان تحت نظر خواهد بود. اگر قبل از هفتۀ ۳۴ بارداری باشد، ممکن است برای تسریع رشد ریههای کودک و جلوگیری از بروز مشکلات دیگری مربوط به زایمان پیش از موعد، تزریق کورتون تجویز شود.
اگر خونریزی متوقف شود و این وضعیت حداقل برای چند روز ادامه پیدا کند و مادر و کودک در شرایط خوبی باشند و امکان دسترسی سریع به بیمارستان در صورت خونریزی مجدد وجود داشته باشد، ممکن است مادر از بیمارستان مرخص شود، اما خونریزی به احتمال زیاد پس از مدتی آغاز خواهد شد که در این صورت باید فوراً به بیمارستان مراجعه کرد. اگر حال مادر و کودک همچنان مناسب است و نیازی به زایمان فوری نیست، عمل سزارین در حدود هفتۀ ۳۷ بارداری انجام خواهد شد، مگر این که دلیلی برای مداخلۀ سریعتر وجود داشته باشد. هنگام تصمیمگیری، تیم پزشکی به ارزیابی جنبههای مثبت انتظار برای رشد بیشتر جنین و در عین حال افزایش خطر خونریزی شدید و نیاز به انجام عمل سزارین اورژانسی میپردازد.